Nowotwór piersi
Im wcześniej zdiagnozuje się nowotwór piersi, tym większe szanse jego wyleczenia. Bycie świadomym zmian w piersi oznacza po prostu obserwowanie jak wyglądają twoje piersi zazwyczaj, a jak w poszczególnych okresach cyklu. Jeśli zauważysz zmianę, która nie jest dla ciebie normalna, porozmawiaj o tym z lekarzem.
Piersi i układ limfatyczny
Piersi składają się z tkanki tłuszczowej, tkanki łącznej oraz tkanki gruczołowej podzielonej na zraziki. System przewodów biegnie od zrazików do brodawki sutkowej.
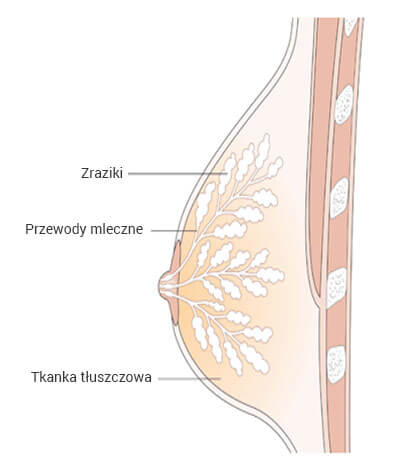
Rozmiar piersi i ich gęstość
Piersi zazwyczaj nie są tej samej wielkości. Mogą również być inne w dotyku, zależnie od momentu cyklu – na przykład tuż przed miesiączką mogą być guzowate. Młodsze kobiety mają strukturę bardziej gruczołową, co sprawia że piersi są gęściejsze. Gdy kobieta przejdzie menopauzę, tkanka gruczołowa jest stopniowo zastępowana tkanką tłuszczową, która jest mniej gęsta.

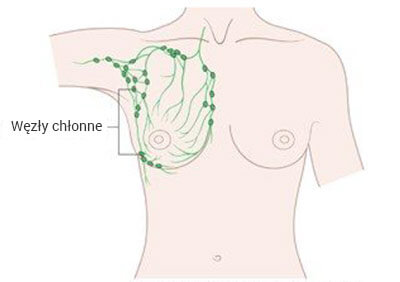
Gruczoły limfatyczne
Obszar tkanki gruczołu sutkowego sięga do dołu pachowego. W miejscu pachy znajduje się wiele gruczołów limfatycznych, znanych jako węzły chłonne. Są one częścią układu limfatycznego. Układ limfatyczny jest złożony z systemu gruczołów limfatycznych połączonych przewodami na obszarze całego ciała, zwanymi naczyniami limfatycznymi. Limfa jest żółtym płynem który przepływa przez układ limfatyczny, aby na koniec dostać się do żył. Układ ten pomaga usunąć zbędne produkty przemiany materii.
Gruczoły limfatyczne są ważne w diagnostyce nowotworu, ponieważ jakakolwiek komórka nowotworowa, która wyodrębni się od guza, może być przeniesiona przez limfę do najbliższego gruczołu limfatycznego. Jeśli cierpisz na nowotwór piersi, ale nie ma żadnych komórek nowotworowych w twoich gruczołach limfatycznych, nowotwór ten ma mniejsze szanse na przerzuty.
Grafika przedstawia układ gruczołów limfatycznych wokół piersi.
Wczesne rozpoznawanie raka piersi
Im wcześniej zdiagnozuje się nowotwór piersi, tym większe szanse jego wyleczenia. Bycie świadomym zmian w piersi oznacza po prostu obserwowanie jak wyglądają twoje piersi zazwyczaj, a jak w poszczególnych okresach cyklu. Jeśli zauważysz zmianę, która nie jest dla ciebie normalna, porozmawiaj o tym z lekarzem.
Jakich zmian należy szukać?
Nie ma potrzeby badania piersi codziennie lub co tydzień. Niektóre kobiety mają bardziej guzowate piersi podczas miesiączki. Jeśli guzowatość mija wraz z cyklem miesiączkowym, nie ma powodu do obaw.
Najłatwiej jest zbadać piersi pod prysznicem lub w kąpieli. Przesuń namydloną dłonią po obu piersiach i w górę ramienia. Szukaj zmian w wielkości, kształcie i miękkości piersi. Pięć punktów kodeksu badania piersi mówi:
- Wiedz co jest dla ciebie normalne
- Patrz i dotykaj
- Wiedz jakich zmian szukać
- Zgłaszaj natychmiast wszelkie zmiany
- Pojawiaj się na badaniach przesiewowych gdy otrzymujesz na nie zaproszenie
Objawy nowotworu piersi
Pierwszym objawem nowotworu piersi zaobserwowanym przez wiele kobiet jest guzek w piersi. Jednakże 9 na 10 guzków w piersi (90%) jest łagodne. To oznacza, że nie jest to rak. Jednakże gdy dostrzeżesz guzek, niezwłocznie skonsultuj się z lekarzem.
Na co zwracać uwagę?
Zmiany które mogą być spowodowane nowotworem:
- Guzek lub zgrubienie w obszarze piersi
- Zmiana w rozmiarze lub kształcie piersi
- Wciągnięcie skóry
- Zmiana w kształcie brodawki sutkowej, zwłaszcza gdy brodawka zanika, jest wciągnięta lub ma nieregularny kształt
- Krwawa wydzielina z brodawki sutkowej
- Wysypka na brodawce sutkowej lub w jej obszarze
- Opuchlizna lub guzek w dole pachowym
Te oznaki nie zawsze wiążą się z nowotworem. Jednakże w przypadku gdy którąkolwiek z nich zauważysz u siebie, należy ją przebadać.
W rzadkich przypadkach występuje rak zapalny piersi, cała pierś może być zaczerwieniona i w stanie zapalnym, oraz bardzo bolesna. Inny rzadki typ raka piersi objawia się wysypką na i wokół brodawki sutkowej. Ten rodzaj nosi nazwę choroby Pageta. Przypomina egzemę i często jest z nią mylony.
Zdiagnozowane zagrożenia rakiem piersi
Naukowcy zidentyfikowali wiele rzeczy, które mogą wpłynąć na ryzyko zachorowania na raka piersi. Ryzyko zwiększa się z wiekiem. W przypadku przebytej przez ciebie, bądź kogoś z twojej rodziny, choroby nowotworowej ryzyko jest również zwiększone. Szczególny wzrost ryzyka jest obecny w gdy posiadasz gen nowotworu piersi. Historia chorób piersi nie związanych z nowotworem lub raka przewodowego nienaciekającego (DCIS) lub raka zrazikowego nienaciekającego (LCIS), również są czynnikami zwiększającymi ryzyko.
Czynniki hormonalne
Istnieje kilka czynników hormonalnych, które zwiększają ryzyko:
- Wyższy poziom hormonów we krwi po menopauzie
- Wczesne rozpoczęcie miesiączkowania i późna menopauza
- Bezdzietność bądź późne macierzyństwo
- Przyjmowanie hormonalnej terapii zastępczej (HTZ) lub pigułek antykoncepcyjnych
Tryb życia i historia leczenia
Są również czynniki związane z trybem życia, które zwiększają ryzyko, włączając w to alkohol, masę ciała oraz pracę na nocne zmiany. Niektóre typy leczenia mogą wpłynąć na ryzyko zachorowania na raka piersi, na przykład przyjmowanie leków na nadciśnienie lub bycie wystawionym na promieniowanie, włączając w to leczenie chłoniaka ziarniczego (limfomy Hodgkina).
Dziedziczenie raka piersi
Geny odpowiadające za raka piersi
Niektórzy rodzą się z mutacją genu, która zwiększa ryzyko zachorowania na raka piersi. Jeśli masz mutację genetyczną to nie oznacza, że na pewno zachorujesz na raka. Lecz może to oznaczać, że jest większe prawdopodobieństwo rozwinięcia się choroby niż u osoby nie mającej takiej mutacji.
Jak bardzo wzrasta ryzyko przy mutacji genu?
Pierwsze odkryte mutacje genetyczne odpowiedzialne za raka piersi to BRCA1 oraz BRCA2. Między 45 a 90 na 100 kobiet, które są nosicielkami genu BRCA zachoruje na raka piersi w pewnym momencie swojego życia (pomiędzy 45% a 90% ma ryzyko zachorowania). Badania genetyczne są dostępne dla kobiet z wysokim ryzykiem zmian w BRCA1, BRCA1 lub w dwóch innych genach: TP53 oraz PTEN.
Badania genetyczne
Możesz przystąpić do badań genetycznych jeśli masz udowodnioną historię zachorowań na raka piersi w swojej rodzinie. Poproś lekarza pierwszego kontaktu o skierowanie do specjalistycznej kliniki chorób piersi. Jeśli lekarz uważa, że twoje ryzyko jest wysokie, skieruje cię na specjalistyczne badania genetyczne.
Aby zostać przebadanym, należy mieć żyjącego krewnego cierpiącego na raka piersi – osoba ta musi zostać przebadana jako pierwsza. Niektóre laboratoria mogą wykonać badania bez posiadania próbki krwi od krewnego, jednakże jest wtedy trudniej znaleźć mutację. Ważne jest, aby zrozumieć, że żadne badanie nie jest w 100% dokładne oraz, że testy genetyczne mogą nie odnotować mutacji.
Potencjalne zagrożenia rakiem piersi
Naukowcy badają niektóre czynniki, mogące zwiększać ryzyko zachorowań na raka, na przykład:
- Nierówne piersi – jedno z badań pokazało, że kobiety, które mają jedną pierś większą od drugiej, mogą mieć nieznacznie większe ryzyko zachorowania na raka piersi. Jednak jakikolwiek wzrost ryzyka jest niewielki w porównaniu do innych czynników ryzyka. Dla większości kobiet jest normą, że mają nieznacznie nierówne (asymetryczne) piersi.
- Urazy piersi – badania naukowe nie zidentyfikowały urazów piersi jako czynnik ryzyka, lecz jedno z badań sugeruje, że istnieje powiązanie. Potrzeba więcej badań aby to potwierdzić lub zaprzeczyć.
- Przyjmowanie antybiotyków – przegląd badań w roku 2010 sugeruje, że przyjmowanie antybiotyków może nieznacznie zwiększyć ryzyko raka piersi, lecz potrzebne jest więcej badań, aby to wyjaśnić.
Pestycydy, przerwana ciąża (aborcja), oraz stres zostały zbadane jako potencjalne przyczyny raka piersi. Lecz badania dowiodły, że nie zwiększają one ryzyka zachorowania.
Możliwe czynniki chroniące przed zachorowaniem na raka piersi
Niektóre czynniki mogą zmniejszyć ryzyko raka piersi, na przykład prowadzenie zdrowego trybu życia, włączając w to bycie aktywnym fizycznie oraz kontrolowanie masy ciała. Statystycznie, jeśli karmisz piersią, jesteś w grupie zmniejszonego ryzyka zachorowania na raka piersi, zwłaszcza jeśli masz dzieci jako młoda kobieta.
Niektóre badania sugerują, że osoby chore na celiakię mają zmniejszone ryzyko zachorowania na raka piersi.
Leki zapobiegające rakowi piersi
Istnieje badanie sprawdzające przyjmowanie leków zapobiegających rakowi piersi. Badania kliniczne pokazują, że lek tamoxifen może obniżyć ryzyko zachorowania na raka piersi u kobiet z wysokim ryzykiem. Lecz istnieje kwestia skutków ubocznych u kobiet, które są zdrowe. Na podstawie innych badań wiadomo, że kobiety przyjmujące aspirynę lub inne niesteroidowe leki przeciwzapalne (takie jak ibuprofen) mają niewielką redukcję ryzyka raka piersi. Jednakże pacjent nie powinien zaczynać przyjmowania tych leków bez konsultacji z lekarzem pierwszego kontaktu, ponieważ mogą one spowodować inne problemy zdrowotne.
Dieta i ryzyko nowotworu piersi
Badania związane z dietą i rakiem piersi są bardzo skomplikowane ponieważ nasze jedzenie i jego ilość są bardzo zróżnicowane. Jednakże kilka obszernych badań oraz duży projekt badawczy na skalę ogólnoeuropejską o nazwie EPIC (Europejskie Badanie Prospektywne w zakresie raka i odżywiania się) zapoczątkowały wątki o tym jak dieta może wpływać na ryzyko zachorowania na raka piersi. Jak dotąd wiele wyników nie było rozstrzygające i niespójne. Jednakże istnieje kilka dowodów na to, że następujące czynniki mają wpływ na ryzyko zachorowania na raka piersi
- Dieta bogata w tłuszcze nasycone takie jak oleje, masło, margaryna, tłuste mięsa, tłuste ryby i orzechy, tłuszcz w słodyczach, ciastkach i ciastach
- Diega wysokowęglowodanowa u kobiet poniżej 50. roku życia
Niektóre czynniki mogą zredukować ryzyko raka piersi. Między innymi są to diety bogate w:
- Błonnik (u kobiet przed menopauzą)
- Owoce – prawdopodobnie ze względu na ich antyoksydanty i błonnik
- Estrogeny roślinne zwane fitoestrogenami (u kobiet po menopauzie) – fitoestrogreny występują w soi i jej przetworach, produktach pełnoziarnistych, owocach, warzywach i siemieniu lnianym
- Produkty zawierające tran (ryby morskie – omega3 – wielonienasycone kwasy tłuszczowe)
- Substancje zwane flawonolami i flawonami znajdujące się w cebuli, brokułach, herbacie, owocach, aromatycznych ziołach, selerze i herbacie rumiankowej
Produkty nabiałowe mogą zredukować ryzyko raka piersi, lecz należy przeprowadzić więcej badań na ten temat.
Typy nowotworów piersi
DCIS – rak przewodowy nienaciekający
Jeśli masz nowotwór przewodowy nienaciekający (DCIS), oznacza to, że komórki wewnątrz niektórych przewodów w twojej piersi zaczęły przekształcać się w komórki rakowe. Komórki te są w całości wewnątrz przewodów i nie rozpoczęły rozprzestrzeniania się na otaczającą je tkankę gruczołu sutkowego. Zatem jest bardzo mała szansa, że jakakolwiek z tych komórek przeniesie się do węzłów chłonnych lub gdziekolwiek indziej do organizmu.
Naciekający nowotwór piersi przewodowy i DCIS nie są tym samym rodzajem raka. W przypadku naciekającego nowotworu przewodowego, komórki wydostały się z przewodów i w związku z tym jest szansa, że rozprzestrzenią się do pobliskich węzłów chłonnych lub do innych części ciała.
Stopień DCIS
Lekarze klasyfikują DCIS jako wysoki stopień (szybciej postępujący) lub niski stopień (wolniej postępujący). Istnieje również stopień średni, pomiędzy wysokim a niskim. Stopień wysoki DCIS ma większe prawdopodobieństwo rozprzestrzenienia się na otaczającą tkankę gruczołu sutkowego oraz większe prawdopodobieństwo nawrotu po leczeniu. Znając stopień, lekarze mogą zdecydować jakiego leczenia potrzebujesz.
Leczenie DCIS
Najczęstszym sposobem leczenia DCIS jest operacja. Wiele kobiet ma usuwany obszar zajęty przez DCIS wraz z granicą zdrowej tkanki wokół (wycięcie miejscowe). Jednakże niektóre kobiety mają usuwaną całą pierś (mastektomia). Po wycięciu miejscowym, może zapaść decyzja o radioterapii pozostałej tkanki gruczołu sutkowego, w przypadku gdy DCIS ma stopień wysoki.
Możesz otrzymać lek tamoxifen (rodzaj terapii hormonalnej) w celu redukcji ryzyka rozwoju naciekającego nowotworu przewodowego w przyszłości. Badania kliniczne skupiają się na wykorzystaniu innych rodzajów terapii hormonalnej aby sprawdzić czy mogą one pomóc w zredukowaniu ryzyka nawrotu DCIS, lub przekształcenia się go w nowotwór naciekający.
Bez względu na rodzaj leczenia, wymagane są regularne wizyty mające na celu niezwłoczne wychwycenie nawrotu DCIS.
LCIS – rak zrazikowy nienaciekający
Rak zrazikowy nienaciekający (LCIS) oznacza, że powstały zmiany komórkowe w zrazikach piersi. Znany jest również pod nazwą nowotwór zrazikowy. To nie jest rak. Jednakże LCIS oznacza, że masz zwiększone ryzyko zachorowania na raka piersi w przyszłości. Aczkolwiek, większość kobiet z LCIS nie zachoruje na raka piersi. Mężczyźni mogą zachorować na LCIS lecz jest to bardzo rzadko spotykane. Istotne jest rozróżnienie między rakiem zrazikowym naciekającym, który jest czymś innym niż LCIS.
Leczenie LCIS
Większość cierpiących na LCIS nie zachoruje na raka piersi. To zazwyczaj oznacza, że nie potrzebują leczenia. Jednakże z powodu zwiększonego ryzyka raka piersi twój lekarz może zasugerować zwrócenie szczególnej uwagi na:
- Badanie piersi co 6 – 12 miesięcy
- RTG piersi (mammografia) co 1 – 2 lata
Jeśli jednak rak zacznie się rozwijać, monitorowanie powinno to wychwycić w bardzo wczesnej fazie, aby rozpocząć leczenie w jak najwcześniej.
Lekarz może zasugerować rodzaj terapii hormonalnej w celu obniżenia ryzyka zachorowania na raka piersi w przypadku LCIS.
Rak przewodowy naciekający
Rak przewodowy naciekający jest najczęstszym rodzajem raka piersi.
Około 90 na 100 zdiagnozowanych raków piersi (90%) to nowotwory tego typu. Nazywany jest również rakiem przewodowym. Naciekający rak przewodowy piersi jest rakiem, który ma swój początek w komórkach wyścielających przewody w tkance gruczołu sutkowego i rozprzestrzenił się do otaczającej je tkanki.
Najczęściej rak przewodowy jest opisywany jako nieklasyfikowany do żadnego typu. Pojawia się pod nazwami NST lub NOS (nieklasyfikowany).
Leczenie przewodowego raka piersi
Terapia przewodowego raka piersi może obejmować:
- Operację
- Radioterapię
- Chemioterapię
- Terapię hormonalną
- Terapię biologiczną
- lub kombinację kilku powyższych
Na naszej stronie internetowej są dostępne informacje na temat tego, jakie leczenie jest wykorzystywane w przypadku poszczególnych faz raka piersi. Faza raka piersi daje informację o jego rozmiarze oraz czy są przerzuty.
Naciekający rak zrazikowy
Około 1 na 10 zdiagnozowanych raków piersi (10%) to naciekający rak zrazikowy. To oznacza, że rak pojawił się w komórkach wyścielających zraziki piersi oraz rozprzestrzenił się poza zraziki do otaczającej tkanki gruczołu sutkowego. Naciekający rak zrazikowy jest najczęstszy u kobiet pomiędzy 45 a 55 rokiem życia.
Jeśli twój lekarz powiedział ci, że chorujesz na raka zrazikowego nienaciekającego (LCIS) to oznacza, że nie jest to naciekający rak zrazikowy.
Objawy i diagnoza
Naciekający rak zrazikowy nie zawsze ukazuje się jako stały guz. Ponadto, nie pojawia się na RTG piersi (mammografia). W związku z tym może być trudny do zdiagnozowania. Można wyczuć obszar zgrubienia w tkance gruczołu sutkowego zamiast określonego guza.
Leczenie naciekającego raka zrazikowego
Zazwyczaj leczeniem jest operacja, po której następuje radioterapia, chemioterapia, terapia biologiczna lub kombinacja tych metod. Również istnieje możliwość podania terapii hormonalnej po operacji w przypadku gdy nowotwór ma receptory estrogenowe.
Rak zapalny piersi
Jest to rzadki rodzaj raka piersi. Między 1 a 4 na 100 przypadków zdiagnozowanego raka piersi (1-4%) są tego typu nowotworami. Nazywany jest zapalnym, ponieważ tkanka gruczołu sutkowego jest w stanie zapalnym. Komórki rakowe blokują najmniejsze przewody limfatyczne w piersi. Przewody limfatyczne drenują nadmiar płynu z tkanek i organów.
Objawy
Ponieważ przewody limfatyczne są zablokowane, pierś staje się opuchnięta, czerwona, twarda i gorąca w dotyku. Może być bolesna, ale nie zawsze. Inne potencjalne objawy to zgrubienia tkanki gruczołu sutkowego, pręgi lub wciągnięta skóra na piersi. Czasami pojawia się w piersi również guz. Brodawka sutkowa może być wciągnięta do wewnątrz piersi lub może się z niej wydostawać wydzielina.
Objawy raka zapalnego piersi mogą pojawić się zupełnie nagle. Często jest on mylony z zapaleniem piersi (zapalenie gruczołu sutkowego).
Leczenie raka zapalnego piersi
Leczenie raka zapalnego piersi może nieznacznie różnić się od leczenia innych typów raka. Zwykłe leczenie tego rodzaju raka piersi, to przede wszystkim chemioterapia. Po chemioterapii prawdopodobnie nastąpi operacja, a po niej radioterapia. Jest również możliwość terapii hormonalnej lub biologicznej po operacji, aby zredukować ryzyko nawrotu raka.
Choroba Pageta
Choroba Pageta jest rzadko występującym schorzeniem, które niekiedy pojawia się wraz z rakiem piersi. Na 100 przypadków zachorowań na raka piersi, choroba Pageta występuje u 1-4 chorych (1 – 4%). Choroba Pageta rozpoczyna się w brodawce sutkowej lub w obszarze ciemniejszej skóry otaczającej brodawkę (otoczka). Zazwyczaj najpierw pojawia się czerwona i łuszcząca się wysypka. Może wywoływać świąd. Wygląda bardzo podobnie do innych chorób skóry jak łuszczyca lub egzema i może być z nimi mylona.
Jak jest diagnozowana choroba Pageta
Chirurg pobiera próbkę skóry ze zmianą (biopsja) z brodawki sutkowej i wysyła ją do przebadania pod mikroskopem. Jeśli biopsja wykaże chorobę Pageta, wtedy zostanie wykonane RTG piersi (mammografia). W wielu przypadkach, choroba Pageta jest oznaką raka piersi lub raka przewodowego in situ (CIS). CIS oznacza, że obecne są komórki rakowe, ale umiejscowione w tkance wyścielającej przewody lub zraziki. Około połowa kobiet z chorobą Pageta ma guza za brodawką sutkową. W 9 na 10 przypadków, jest to naciekający rak piersi.
Jak przebiega leczenie choroby Pageta
Pacjent przechodzi operację w celu usunięcia albo całej piersi (mastektomia), albo tylko zmienionego chorobowo obszaru (szerokie wycięcie guza). Jeśli chorujesz na naciekającego raka piersi, lekarz może zaproponować po operacji: radioterapię, chemioterapię, terapię hormonalną lub biologiczną.
Rzadko występujące typy raka piersi
Lekarze ustalili klasyfikację różnych raków piersi. Zgodnie z tym, rzadziej występujące rodzaje raków piersi są nazywane typem specjalnym, a te bardziej powszechne nazywane są rakami piersi bez typu specjalnego. Najpowszechniejszym rakiem piersi jest przewodowy rak piersi, zwykle opisywany jako ten “bez typu specjalnego”. Można spotkać się z tym określeniem zapisanym jako NST lub NOS.
Rak typu specjalnego ma komórki ze szczególnymi cechami. Zarówno jak te rzadko spotykane nowotwory wymienione tutaj, rak zrazikowy jest również sklasyfikowany jako rak typu specjalnego.
Rzadko występujące typy raka piersi to:
- rdzeniasty rak piersi
- śluzowy (kolidowy) rak piersi
- cewkowy rak piersi
- gruczołowo – torbielowaty rak piersi
- metaplastyczny rak piersi
- mięsak naczyniakowaty piersi
- chłoniak piersi
- podstawnokomórkowy rak piersi
- guz liściasty piersi
- brodawkowaty rak piersi
Mięsak naczyniakowaty piersi
Mięsaki naczyniakowate są rodzajem miękkiej tkanki mięsakowate. Są one rakami, które rozpoczynają się w komórkach stanowiących ściany naczyń krwionośnych lub naczyń limfatycznych.
Mięsaki naczyniakowate w piersiach są bardzo rzadkie. Większość przypadków to młode kobiety. Kobiety, które były już leczone na raka piersi, miały operację i radioterapię są bardziej narażone na ten typ nowotworu. Zazwyczaj rosną one szybko i są trudne do leczenia z sukcesem.
Leczenie mięsaka naczyniakowatego piersi
Ze względu na to, że mięsaki naczyniakowate są bardzo rzadkie, nie ma ustalonego modelu terapii. Usunięcie piersi (mastektomia) oraz chemioterapia są najczęściej stosowane.
Rak piersi u mężczyzn
W przypadku mężczyzn, rak piersi jest bardzo rzadki. W Wielkiej Brytanii, około 350 mężczyzn rocznie jest diagnozowanych z rakiem piersi, w porównaniu do około 50 000 przypadków raka piersi u kobiet. Objawy, diagnoza oraz leczenie są bardzo podobne do leczenia kobiet.
Objawy raka piersi u mężczyzn
Najpowszechniejszym objawem raka piersi u mężczyzn jest guz w okolicy piersi. Zazwyczaj jest on niebolesny. Inne objawy jakie mogą występować to wydzielina z brodawki sutkowej, opuchlizna piersi lub bolesny obszar skóry na piersi. Mogą to być również zmiany w brodawce lub guzy pod ramieniem.
Leczenie raka piersi u mężczyzn
Rodzaj leczenia jest wybierany na podstawie rozmiaru raka oraz na podstawie tego, czy już są przerzuty na moment diagnozy. Twój lekarz sprawdzi również czy komórki rakowe mają receptory dla poszczególnych hormonów lub terapii biologicznych. Może być zaproponowana jedna z następujących terapii: operacja usunięcia tkanki gruczołu sutkowego po stronie zajętej przez nowotwór, radioterapia, chemioterapia, terapia hormonalna lub terapia biologiczna.
Czynniki ryzyka i przyczyny
Tak jak w przypadku kobiet, największym czynnikiem ryzyka w raku piersi u mężczyzn jest starzenie się. Większość przypadków jest diagnozowana wśród mężczyzn pomiędzy 60. a 70. rokiem życia. Inne czynniki ryzyka to wysoki poziom estrogenu, bycie wystawionym na działanie promieniowania, historia zachorowań na raka w rodzinie, zdiagnozowany gen raka piersi w rodzinie oraz rzadka choroba genetyczna zwana zespołem Klinefeltera.
Wsparcie
Diagnoza o raku piersi może być trudna do przyjęcia zwłaszcza w przypadku mężczyzn. Pacjent może poczuć się zagubiony i wyobcowany. Bardzo często słyszy się o raku piersi u kobiet, lecz w prawie w ogóle w przypadku mężczyzn. Twój lekarz może znać innych mężczyzn z rakiem piersi, z którymi możesz porozmawiać.
Badania przesiewowe w kierunku raka piersi
Mammografia jest to RTG piersi. Program badań przesiewowych NHS pod kątem raka piersi korzysta z mammografii aby wyszukać kobiety chore na raka piersi w wieku między 50. a 70. rokiem życia. Program jest poszerzany o kobiety od 47. do 73. roku życia. Możesz również przystąpić do mammografii, jeśli masz objawy raka piersi takie jak guzy, lecz to badanie jest poza usługą badania przesiewowego.
Jak przebiega badanie mammograficzne
Technik radiolog pomoże ci ułożyć pierś pomiędzy dwoma płytami mammografu. Płyty ścisną pierś na kilka chwil aby wykonać zdjęcie RTG. Będziesz mieć dwa zdjęcia, po jednym każdej piersi. Ściśnięcie piersi pozwoli na uzyskanie wyraźnego obrazu. Badanie mammograficzne może spowodować odczuwanie dyskomfortu. Niektórzy uważają je za bolesne. Jednakże dyskomfort jest przejściowy i trwa tylko tyle co ściśnięcie piersi.
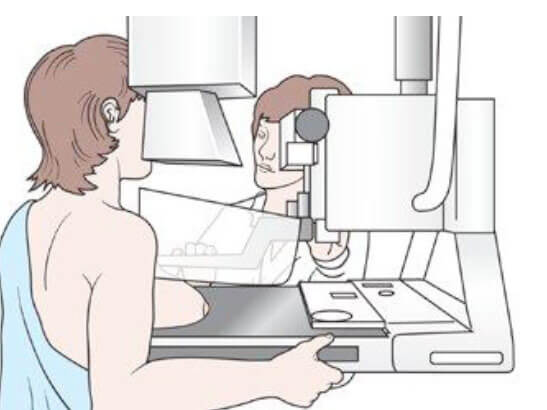
Po mammografii
Dwóch specjalistów będzie oceniać twoje badanie mammograficzne aby sprawdzić czy są tam jakieś oznaki raka. Jeśli jest jakakolwiek wątpliwość, pacjent jest wezwany w celu dalszych badań. Niektóre nowotwory nie pokazują się w sposób widoczny na mammografii. Zatem jeśli znajdziesz jakiś podejrzany guzek w piersi, zawsze powiedz o tym lekarzowi, nawet jeśli niedawno była wykonywana mammografia.
Kto podlega badaniom przesiewowym w kierunku raka piersi?
Program badań przesiewowych NHS wykorzystuje RTG (mammografia) aby zbadać wszystkie kobiety w Wielkiej Brytanii w wieku od 50 do 70 lat, które są zarejestrowane u lekarza podstawowej opieki zdrowotnej. Otrzymują one zaproszenie na badania co 3 lata. Kobiety w wieku powyżej 70 lat mogą umówić się na badanie we własnym zakresie w najbliższym centrum badań przesiewowych w kierunku raka piersi. W Anglii, program badań przesiewowych rozszerza się o kobiety w wieku od 47 do 73 lat.
Im starszy pacjent, tym większe ryzyko zachorowania na raka piersi. Zatem badanie mammograficzne jest wskazane. Powyżej 50. roku życia, ryzyko raka piersi jest bardzo niskie. Mammografia młodych kobiet jest trudna do odczytania ponieważ tkanka gruczołu sutkowego jest gęściejsza.
Kobiety z podwyższonym ryzykiem raka piersi
Niektóre kobiety maja podwyższone ryzyko raka piersi z powodu historii zachorowań na raka piersi w rodzinie lub odziedziczyły mutację genu. Kobiety te mogą być przebadane w młodszym wieku z użyciem rezonansu magnetycznego, mammografii lub obu metod, zależnie od poziomu ryzyka.
Jeśli sądzisz, że możesz znajdować się w grupie podwyższonego ryzyka zachorowania na raka piersi, porozmawiaj ze swoim lekarzem podstawowej opieki zdrowotnej. Lekarz ten może skierować cię do specjalisty genetyka, który będzie w stanie ocenić twoje ryzyko. Nie każdy mający historię zachorowań na raka znajduje się w grupie o podwyższonym ryzyku. Narodowy Instytut Zdrowia i Doskonałości Klinicznej (NICE) obecnie zaleca, że kobiety z umiarkowanym lub wysokim ryzykiem, spowodowanym historią rodzinną, powinny rozpocząć badania za pomocą rezonansu magnetycznego około 30. roku życia oraz mammografie około 40. roku życia.
Świadomość stanu piersi
Pacjent powinien być świadomym tego jaki jest normalny wygląd piersi oraz jakie są zazwyczaj w dotyku, nawet jeśli bada się mammograficznie co 3 lata. Wiele przypadków raka jest nadal znajdowane przez kobiety podczas samobadania częściej niż podczas badań przesiewowych. Jeśli zauważysz jakiekolwiek nietypowe zmiany w twoich piersiach, nie czekaj na następne badanie mammograficzne. Natychmiast umów się do swojego lekarza podstawowej opieki zdrowotnej.
Czy należy umówić się do specjalisty?
Dla lekarza podstawowej opieki zdrowotnej może stanowić problem zdecydowanie o tym, kto może mieć raka piersi a kto nowotwór niezłośliwy. Jednak istnieją poszczególne objawy, które oznaczają że twój lekarz podstawowej opieki zdrowotnej powinien niezwłocznie skierować cię do specjalisty. Narodowy Instytut Zdrowia i Doskonałości Klinicznej (NICE) wydał wskazówki dla lekarzy podstawowej opieki zdrowotnej aby pomóc im zdecydować, których pacjentów należy szybko skierować do specjalisty. Twoja wizyta powinna być umówiona w czasie dwóch tygodni.
Narodowy Instytut Zdrowia i Doskonałości Klinicznej (NICE) uważa, że objawy które mogą być spowodowane rakiem piersi to:
- Nieprzemieszczający się, twardy guz w piersi, niezależnie od wieku
- Guz u kobiet w wieku 30 lat lub powyżej, nie znikający po kolejnej miesiączce
- Guz który pojawia się u kobiety po menopauzie
- Guz u kobiety poniżej 30. roku życia, który rośnie, nie przemieszcza się, lub są inne wskazania do badań, takie jak znacząca historia zachorowań na raka piersi w rodzinie
- Guz lub inne podejrzane objawy u każdego po przebytym raku
- Wysypka na jednej z brodawek lub w obszarze otaczającym ją (co jest bardzo rzadkie), która nie ustępuje po leczeniu
- Brodawki które niedawno stały się wciągnięte
- Wydzielina z brodawki pojawiająca się bez konkretnej przyczyny
- Twardy guz pod brodawką sutkową, ze zmianami w kształcie lub bez takich zmian lub ze zmianami na skórze u mężczyzn w wieku 50 lat i powyżej
Objaw taki jak widoczny guz u kobiety poniżej 30. roku życia prawdopodobnie nie jest rakiem piersi, ale taka osoba powinna zostać skierowana do specjalisty.
Badania nad przyczynami i zapobieganiem rakowi piersi
Wiadomo, że niektóre czynniki powodują zwiększenie ryzyka zachorowania na raka piersi, na przykład takie jak odziedziczenie mutacji genów BRCA1 lub BRCA2.
Naukowcy i badacze próbują dowiedzieć się więcej na temat innych zmian genetycznych, które mogą spowodować raka piersi. Badane są również inne czynniki, takie jak dieta, alkohol oraz aktywność fizyczna, w celu oceny ich wpływu na ryzyko zachorowania na raka.
Istnieje również wiele badań, które skupiają się nad znalezieniem sposobów zapobiegania rakowi piersi, również biorąc pod uwagę zmiany w diecie. Niektóre badania korzystają z konkretnych leków, takich jak terapie hormonalne ażeby pomóc w zatrzymaniu rozwoju raka. Metoda ta nazywana jest chemoprewencją.
Pytania do twojego lekarza
Niektóre z tych pytań zapewne zadasz swojemu lekarzowi
- Jak mogę odróżnić normalne zmiany w moich piersiach od tych, które mogą być objawem raka piersi?
- Jeśli mam guza, jakie jest prawdopodobieństwo, że to rak?
- Czy w moim przypadku, zachorowanie na raka jest bardziej prawdopodobne niż u innych?
- Czy moja rodzina znajduje się w grupie podwyższonego ryzyka zachorowania na raka piersi?
- Jak mogę zredukować ryzyko zachorowania na raka piersi?
- Czy zmiana mojej diety może pomóc w zredukowaniu ryzyka zachorowania na raka piersi?
- Czy jest potrzeba poddania się prześwietleniu piersi?
- Co dzieje się podczas prześwietlenia?
- Czy prześwietlenie piersi jest bolesne?
- Jak wiarygodne są mammografie w znajdowaniu raka piersi u kobiet w moim wieku?
- Czy mogę poddać się prześwietleniu nieodpłatnie jeśli mam więcej niż 73 lata lub mniej niż 47 lat?
- Gdzie jest najbliższe centrum chorób piersi, w którym mogę poddać się prześwietleniu?
- Co oznacza jeśli zostanę wezwana po raz drugi po prześwietleniu piersi?
Opracowane na podstawie Informacji dla Pacjenta Cancer Research UK na stronie CancerHelp UK w październiku 2014. CancerHelp UK nie zostało stworzone w celu udzielania porad medycznych lub profesjonalnych usług a prezentowane informacje mają charakter edukacyjny.
Informacje zawarte na CancerHelp UK oraz przekazane przez nasz zespół pielęgniarek nie zastępuja profesjonalnej opieki i nie powinny być wykorzystywane w celu diagnozy lub leczenia problemu zdrowotnego. Jeśli masz, lub podejrzewasz, że masz problem zdrowotny, zwróć się do swojego lekarza. Wszelkie prawa zastrzeżone przez Cancer Research UK 2014.
Cancer Research UK jest zarejestrowaną organizacją charytatywną w Anglii i Walii (1089464), Szkocji (SC041666) oraz na Wyspie Man (1103).
Tekst źródłowy przetłumaczony za zgodą Cancer Research UK, www.cancerresearchuk.org
Badania w kierunku raka piersi
Zazwyczaj rozpoczynają się wizytą u lekarza podstawowej opieki zdrowotnej. Twój lekarz zbada cię i jeśli to konieczne, skieruje do specjalistycznej kliniki chorób piersi.
W klinice chorób piersi
Lekarz lub pielęgniarka specjalistyczna zanotuje twoją historię medyczną i zbada twoje piersi. Będzie również szukać powiększonych węzłów chłonnych (układ gruczołów znajdujących się na całym ciele) pod pachami oraz u podstawy szyi. Możesz również otrzymać skierowanie na dodatkowe badania.
Mammografia lub USG
Mammografia to RTG piersi. Jeśli jesteś poniżej 35. roku życia, bardziej prawdopodobne jest że skierowanie na USG zamiast mammografii. USG jest wykonywane również w przypadku, gdy masz guzka, który nie pokazuje się na obrazie z mammografu.
Biopsja
Biopsja to pobieranie małej próbki komórek lub tkanki z twojej piersi i oglądanie ich pod mikroskopem w celu sprawdzenia czy to komórki nowotworowe. Zazwyczaj biopsje wykonuje się w znieczuleniu miejscowym. Jednakże czasem lekarz potrzebuje wykonać zabieg w znieczuleniu ogólnym. Istnieją różne typy biopsji. Niektóre biopsje są wykonywane gdy pacjent leży na brzuchu. Zdarza się też ich wykonywanie podczas mammografii.
Dalsze badania na raka piersi
Jeśli dotychczasowe badania wykażą że masz nowotwór piersi, będzie należało wykonać kolejne testy. Sprawdzą one rozmiar nowotworu oraz czy rozprzestrzenił się na pobliskie węzły chłonne lub inne organy. Badania te powiedzą lekarzowi w jakiej fazie jest nowotwór. Faza jest istotną informacją, ponieważ pomoże ona lekarzowi zdecydować jakie leczenie będzie dla ciebie najlepsze.
Lekarz zbada komórki twojego nowotworu piersi aby sprawdzić czy mają receptory hormonalne lub receptory innych białek (takich jak HER2). To pomoże lekarzowi w ustaleniu czy najlepsza będzie dla ciebie terapia hormonalna czy też biologiczna (na przykład Herceptin).
Badania krwi oraz RTG klatki piersiowej
Większość kobiet przechodzi badania krwi oraz RTG klatki piersiowej. Prawie każdy pacjent ze zdiagnozowanym rakiem piersi jest poddany takim badaniom, ponadto jest to część standardowego przygotowania przed operacją.
Prześwietlenia
Może zajść potrzeba wykonania kilku prześwietleń. Mogą być one potrzebne do uzyskania obrazu twojego nowotworu piersi. Również pokażą czy są przerzuty na węzły chłonne, wątrobę lub kości. Wykorzystuje się badania USG, TK (tomograf komputerowy) oraz rezonans magnetyczny.
Oczekiwanie na wyniki
Oczekiwanie na wyniki może okazać się bardzo niespokojnym czasem. Może pomóc rozmowa z partnerem, bliskim przyjacielem lub krewnym. Klinika chorób piersi może mieć w zespole pielęgniarkę wykwalifikowaną w zakresie profilaktyki i opieki nad kobietami z chorobami piersi lub doradcę którzy z tobą porozmawiają.
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Analiza diagnozowania raka piersi
Wszystkie badania w kierunku nowotworu muszą być w pełni przeanalizowane zanim zostaną przyjęte jako standard. To ma na celu zapewnienie, że są lepszymi rozwiązaniami niż te dotychczasowe. W ten sposób można dowieść, że są bezpieczne i nie mają szkodliwych skutków ubocznych.
Wiele analiz zajmuje się poszukiwaniem lepszych dróg diagnozowania raka piersi. Badania kliniczne i analizy sprawdzają nowe sposoby badania krwi, różne rodzaje mammografii i prześwietleń.
Pytania do twojego lekarza
- Kiedy będzie wiadomo, że na pewno mam nowotwór?
- Jakich badań potrzebuję?
- Ile czasu upłynie zanim dostanę wyniki badań?
- W jaki sposób będą mi przedstawione wyniki badań?
- Kiedy będę wiedzieć, że są oznaki przerzutów nowotworu?
- Jeśli wyniki wykażą, że mam przerzuty nowotworu, co będzie dalej?
- Czy będę mieć badania w kierunku receptorów hormonalnych?
- Czy będę mieć badania w kierunku receptorów HER2?
- Kiedy rozpocznę leczenie?
- Czy będę mieć możliwość spotkania z pielęgniarką wykwalifikowaną w zakresie profilaktyki i opieki nad kobietami z chorobami piersi?
- Do kogo mogę się zwrócić po wsparcie emocjonalne?
Opracowane na podstawie Informacji dla Pacjenta Cancer Research UK na stronie CancerHelp UK w październiku 2014r. CancerHelp UK nie zostało stworzone w celu udzielania porad medycznych lub profesjonalnych usług a prezentowane informacje mają charakter edukacyjny.
Informacje zawarte na CancerHelp UK oraz przekazane przez nasz zespół pielęgniarek nie zastępuja profesjonalnej opieki i nie powinny być wykorzystywane w celu diagnozy lub leczenia problemu zdrowotnego. Jeśli masz, lub podejrzewasz, że masz problem zdrowotny, zwróć się do swojego lekarza. Wszelkie prawa zastrzeżone przez Cancer Research UK 2014.
Cancer Research UK jest zarejestrowaną organizacją charytatywną w Anglii i Walii (1089464), Szkocji (SC041666) oraz na Wyspie Man (1103).
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Stadia nowotworu piersi
Jakie jest stadium
Stadium określa rozmiar raka i czy rozprzestrzenił się na gruczoły limfatyczne lub inne części ciała. Określenie stadium jest ważne, ponieważ Twój lekarz zdecyduje o najlepszym sposobie leczenia. System stadium stosowany standardowo w raku piersi nosi nazwę TNM, co oznacza nowotwór, gruczoł i metastaza. Stadium TNM bierze pod uwagę rozmiar guza, czy rak przerzucił się na pobliskie gruczoły limfatyczne i czy przeniósł się na inne części ciała (metastaza).
Stadium raka piersi według TNM
Stadium T są numerowane 1 do 4 i opisują rozmiar guza. Stadium N są numerowane 0 do 3. Opisują, które gruczoły limfatyczne zawierają komórki rakowe.
Są trzy stadia M
M0 oznacza brak oznak rozprzestrzenienia się raka, cMo(i+) oznacza, że komórki rakowe są obecne we krwi, szpiku kostnym lub z dala od gruczołów limfatycznych, ale nie ma śladu przy badaniu fizycznym, na zdjęciach rentgenowskich i M1 oznacza, że rak przeniósł się na inne części ciała.
Jak współgra ze sobą TNM
Twój lekarz połączy razem trzy wyniki TNM, aby podać ogólne stadium. Tak więc na przykład, możesz spotkać się z guzem opisanym T2 N0 M0. Jest to pojedynczy guz, 2 do 5 cm, bez śladów rozprzestrzeniania na gruczoły limfatyczne i bez dowodów rozprzestrzeniania się poza piersi.
Określanie stadium i leczenie
Lekarze czasami podają informację o stadium do wzoru zwanego Nottingham Prognostic Indicator (NPI), lub programów komputerowych, takich jak Adjuvant! Online, aby podać możliwość, jak leczenie będzie wpływać na poszczególną osobę z rakiem.
Określanie stadium i leczenie
Lekarze dzielą nowotwór piersi na trzy stadia. Kolejne numery biorą pod uwagę stadia TNM, obejmujące rozmiar guza, czy rak rozprzestrzenił się do pobliskiego gruczołu i czy rak rozprzestrzenił się na inne części ciał (metastaza). Lekarze podejmują zazwyczaj leczenie raka piersi zgodnie ze stadium TNM i stopniem raka. Stopniowanie oznacza, że komórki rakowe wyglądają jak pod mikroskopem. Raki piersi mogą posiadać niski stopień (stopień 1, wolno rosnący), stopień średni (stopień 2), lub wysoki stopień (stopień 3, szybko rosnący).
Statystyki i prognozy raka piersi
Prognozy oznaczają Twoje szanse wyzdrowienia. Lekarze nazywają to rokowaniem. Przy raku piersi rokowanie zależy od rodzaju raka piersi, jego stadium lub zaawansowania raka, gdy został wykryty (stopień). Jak nieprawidłowe są komórki pod mikroskopem (stadium) może także być ważne i czy komórki rakowe posiadają receptory dla określonych zabiegów.
Jak rzetelne są statystyki dotyczące raka?
Żadna statystyka nie może przewidzieć tego, co się z Tobą stanie. Twój rak jest unikalny. Ten sam rodzaj raka może rosnąć z różną prędkością u różnych osób. Te statystyki nie powiedzą Ci o różnych zabiegach jakie przechodzi inni lub jak takie zabiegi mogą wpłynąć na ich prognozy. Jest wiele indywidualnych czynników, które będą miały wpływ na Twoje leczenie i Twoją prognozę.
Rodzaje leczenia raka piersi
Głównym sposobem leczenia raka piersi są operacje, radioterapia, terapia hormonalna, chemioterapia i leczenie biologiczne. Możesz mieć kombinację niektórych tych metod, w zależności od Twojej sytuacji. Twój lekarz weźmie pod uwagę wiele czynników podczas decydowania o wymaganym przez Ciebie leczeniu.
Niektóre z rozważanych czynników to
- rodzaj raka piersi
- rozmiar Twojego guza
- stadium raka
- stopień Twoich komórek rakowych
- czy przechodziłaś menopauzę
- czy Twoje komórki rakowe posiadają receptory dla określonych leków na raka
- Twój ogólny stan zdrowia
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Rodzaje operacji raka piersi
Przed wykonaniem jakiejkolwiek operacji, Twój chirurg porozmawia z Tobą o najbardziej odpowiednim rodzaju operacji. Pamiętaj, że nie wykonają żadnej operacji bez Twojej zgody. Rodzaj operacji, jaką będziesz mieć zależy od rozmiaru raka w Twojej piersi, od tego czy rozprzestrzenił się na inne części ciała, rozmiaru Twoich piersi i Twoich osobistych życzeń. Możliwe, że będziesz musiała mieć usuniętą całą pierś (mastektomia), tylko guzek (lumpektomia lub szerokie miejscowe wycięcie), lub usuniętą część piersi (kwadrektomia). W przypadku usunięcia całej piersi możesz mieć wymodelowaną nową pierś podczas wstępnej operacji lub w późniejszym terminie. Możesz też wymagać radioterapii po operacji, szczególnie w przypadku operacji z zachowaniem piersi. Operacja z zachowaniem piersi oznacza odjęcie tylko raka i pozostawienie możliwie najwięcej zdrowej tkanki. Obejmuje to lumpektomię i kwadrektomię. Niektóre kobiety chcą zachować swoją pierś za wszelką cenę. Inne kobiety chcą mastektomii, ponieważ chcą czuć, że cały rak został usunięty lub nie chcą przechodzić radioterapii. Oba podejścia działają tak samo dobrze dla wczesnych raków piersi.
Sprawdzanie gruczołów limfatycznych pod ramieniem
Przed operacją będziesz mieć zazwyczaj badanie ultrasonograficzne gruczołów limfatycznych pod ramieniem. Jeżeli gruczoły limfatyczne wyglądają nieprawidłowo, Twój chirurg może pobrać trochę komórek lub płynu, aby sprawdzić pod kątem komórek rakowych. Twój chirurg może sprawdzić gruczoły limfatyczne za pomocą biopsji węzła wartowniczego. Wstrzykują małą ilość radioaktywnego płynu i barwnika do obszaru rakowego, aby znaleźć pierwszy węzeł (lub węzły), do którego płyn limfatyczny przechodzi do guza. Usuwają pierwsze zabarwione barwniki. Jeżeli gruczoły limfatyczne zawierają komórki rakowe, Twój chirurg usunie wszystko lub większość pozostałych węzłów z pod ramienia.
Jednodniowa operacja raka piersi
Możesz przejść lumpektomię lub mastektomię. Mogłaś słyszeć o tym jako o 23-godzinnej ścieżce leczenia piersi. Może to obejmować nocny pobyt w szpitalu. Operacja jest taka sama, jak w przypadku dłuższego pobytu w szpitalu. Badania ujawniły, że osoby po jednodniowej operacją nie mają większych problemów niż te, które zostają w szpitalu na dłużej.
Operacja jednodniowa nie jest dla wszystkich. Niektóre osoby mogą wymagać dłuższego pobytu w szpitalu z uwagi na stan zdrowia lub jeśli nie mają w domu osób, które będą je wpierać.
W dniach poprzedzających Twoją operację, będziesz poddana koniecznym badaniom i spotkasz ludzi, którzy będą o Ciebie dbać. Po operacji możesz od razu przyjmować płyny i leki przeciwbólowe, jeżeli będziesz ich potrzebowała. Po wybudzeniu będziesz mogła wrócić do domu.
Powrót do domu po operacji jednodniowej
Możesz obawiać się tak szybkiego powrotu do domu po operacji. Przed opuszczeniem szpitala pielęgniarka poda Ci informacje o tym, jak dbać o siebie, o swój dren (jeżeli będzie założony), o lekach przeciwbólowych i ćwiczeniach, jakich potrzebujesz. Upewnij się, że masz pismo dla swojego lekarza, numery kontaktowe do personelu, szpitala w przypadku problemów i daty następnych wizyt kontrolnych.
Operacja usunięcia raka piersi
Przed operacją możesz przejść kilka badań, służących sprawdzeniu Twojego stanu zdrowia. Twój chirurg, anestezjolog i pielęgniarka zajmująca się chorymi na nowotwór piersi przedstawią Ci szczegółowo, co będzie się działo podczas operacji. Zadaj im tyle pytań, ile musisz. Im więcej wiesz o tym, co się stanie, tym mniej przerażające będzie się to wydawać. Natychmiast po operacji Po przebudzeniu będziesz miała rurki wprowadzone do ciała. Możesz mieć kroplówki do transfuzji krwi lub płynów, aż będziesz mogła ponownie jeść i pić. Możesz mieć jeden lub więcej drenów do odprowadzania płynu z ran. Rana będzie pokryta opatrunkiem.
Leki przeciwbólowe
Operacja na piersi i pasze może powodować na początku duży ból. Przez pierwszy tydzień możesz czuć ból, ale można go kontrolować za pomocą leków przeciwbólowych Niektóre szpitale mogą dać Ci elektroniczną pompę, przymocowaną do kroplówki, dawkującą leki przeciwbólowe. Stopniowo będziesz odczuwać mniejszy ból.
Po operacji
To, jak długo pozostaniesz w szpitalu, zależy od rodzaju operacji. Po operacji usunięcia guzka lub części Twojej piersi najpewniej zostaniesz w szpitalu przez dzień lub dwa. Po usunięciu całej piersi (mastektomia) zostaniesz w szpitalu najpewniej na kolejny dzień lub kilka dni. Po niektórych rodzajach rekonstrukcji piersi możliwe jest, że będziesz wymagała dłuższego pobytu w szpitalu.
Zaleca się noszenie luźnej odzieży, która nie będzie wywierać na ranę nacisku. Lekarze i pielęgniarki będą zachęcać Cię do poruszania się jak najwcześniej. Przez jakiś czas możesz odczuwać ból lub dyskomfort. Leki przeciwbólowe zazwyczaj kontrolują ból. W przypadku odczuwania bólu bezzwłocznie powiedz o tym lekarzowi lub pielęgniarce, aby mogli dostosować leki przeciwbólowe.
Ćwiczenia
Po mastektomii lub operacji na Twojej pasze pielęgniarka pokaże Ci ćwiczenia wspomagające powrót do zdrowia. Wykonuj ćwiczenia aż do momentu odzyskania pełnej ruchliwości w ramieniu. Nie podnoś dużych ciężarów i nie prowadź samochodu podczas gojenia się blizn. Dopóki Twój lekarz na to nie pozwoli, nie wykonuj prac domowych (takich jak odkurzanie, mycie podłóg lub sprzątanie) z wykorzystaniem danej ręki.
Sztuczna pierś
W przypadku usunięcia całej piersi (mastektomia), otrzymasz lekką sztuczną pierś (proteza) do włożenia do stanika. Po czasie około 4 do 6 tygodni będziesz gotowa na stałą protezę. Wiele rodzajów sztucznych piersi jest dostępnych za darmo z NHS. Twoja sztuczna pierś mieści się w staniku. Kobiety, którym została usunięta część piersi, mogą stosować protezę częściową lub skorupową.
Możliwe problemy po operacji
Po operacji niektóre kobiety mogą mieć problemy z infekcjami rany lub płynem gromadzącym się wokół miejsca operacji (zwane wysiękiem). Drętwienie lub mrowienie w górnej części ramienia są na początku normalne i powinny zaniknąć po kilku tygodniach lub miesiącach. Początkowa opuchlizna ramienia lub ręki jest także normalna, ale wymaga leczenia, jeżeli nie mija. Jeżeli martwisz się którymkolwiek z tych aspektów, skontaktuj się z chirurgiem lub pielęgniarką.
Rekonstrukcja piersi
Rekonstrukcja piersi jest operacją polegającą na wykonaniu nowej piersi po usunięciu tkanki piersi. Mastektomia oznacza, że chirurg usuwa całą tkankę piersi i większość pokrywającej ją skóry. Niektóre kobiety przechodzą rekonstrukcję piersi, po usunięciu części piersi.
Kiedy wykonać rekonstrukcję piersi
Rekonstrukcję piersi można wykonać w tym samym czasie, co operację usunięcia raka piersi lub w późniejszym terminie. Będziesz musiała przedyskutować ze swoim chirurgiem, która opcja jest dla Ciebie najlepsza.
Jak znaleźć chirurga
Rekonstrukcja jest bardzo specjalistyczną operacją. Jest zatem bardzo ważne, aby rekonstrukcję wykonał chirurg piersiowy lub plastyczny, doświadczony w tej technice. Aby znaleźć doświadczonego chirurga w okolicy, skontaktuj się ze swoim konsultantem lub lekarzem.
Rodzaje rekonstrukcji piersi
Są trzy główne opcje rekonstrukcji piersi:
- implant zastępującą całość lub część piersi,
- pierś wykonana z Twojej własnej tkanki,
- kombinacja implantu i tkanki.
Wszystkie metody rekonstrukcji tworzą gładką pierś bez sutka. Są zalety i wady każdego rodzaju rekonstrukcji. Jest to coś, o czym możesz porozmawiać ze swoim chirurgiem plastycznym lub pielęgniarką.
Odtwarzanie sutka
Jeżeli chcesz mieć wykonany nowy sutek, jest kilka opcji. Możesz mieć
- tatuaż lub przyciemnienie skóry w miejscu, gdzie znajdował się sutek;
- nowy sutek wykonany z Twojej tkanki lub drugiego sutka;
- naklejany lateksowy sutek z odlewu Twojego drugiego sutka.
Wszystkie opcje dają wrażenie, że masz sutek, ale nie ma on żadnego czucia i nie stwardnieje przy zimnie lub dotknięciu jak prawdziwy.
Operacja na drugiej piersi
Twój chirurg będzie się starał, aby Twoja nowa pierś była jak najbardziej podobna do drugiej piersi. W przybliżeniu 1 na 3 kobiety wymaga wykonania operacji na drugiej piersi, aby obie pasowały do siebie możliwie jak najlepiej.
Rekonstrukcja piersi za pomocą implantów
Dostępne są 2 główne rodzaje implantów. Są one wykonane z silikonu. Jeden rodzaj jest wypełniony żelem silikonowym a drugi sterylną słoną wodą (sól fizjologiczna). Operacja wszczepienia implantu jest najłatwiejszą metodą wykonania nowej piersi. Jedną z zalet jest to, że pozostawia bardzo małą bliznę. Jest tylko jedna blizna, ponieważ tkanka nie jest pobierana z innej części ciała. Ale pierś nie będzie sprawiała tak naturalnego wrażenia, jak w przypadku żywej tkanki. Mimo że silikon jest bezpieczny, implant jest ciałem obcym a Twoje własne ciało może uformować wokół niego torebkę. W przypadku niektórych kobiet przez lata może to powodować, że pierś będzie twarda i niewygodna i zmieni swój kształt. Konieczne będą zatem kolejne operacje. Jest to bardziej prawdopodobne w przypadku operacji wszczepienia implantu, niż rekonstrukcji z użyciem tkanki ciała.
Są dwa sposoby na wykonanie operacji wszczepienia implantu. Nie każdy sposób jest odpowiedni dla każdego pacjenta. Możliwe jest, że implant zostanie wszczepiony pod mięśnie klatki piersiowej podczas operacji usunięcia raka. Możesz też mieć ekspansję tkanki. Przy rekonstrukcji z zastosowaniem ekspansji tkanki Twoja skóra i mięśnie klatki piersiowej są powoli rozciągane a następnie chirurg umieszcza pod spodem odpowiedniej wielkości implant.
Implanty piersi a ryzyko innych chorób
Badacze sprawdzili, czy implanty wypełnione silikonowym żelem mogą powodować choroby tkanki łącznej lub choroby autoimmunologiczne. Wiele badań wykazało jednak, że nie występuje więcej przypadków tych chorób u kobiet posiadających implanty piersi z silikonowego żelu niż u ogólnej populacji. Nie ma więc dowodów, że silikon powoduje te choroby u kobiet posiadających implanty.
Ćwiczenia po rekonstrukcji piersi z zastosowaniem implantu
Ćwiczenia mają na celu pomóc Ci powrócić do normalnej aktywności i pełnego zakresu ruchu. Twój specjalista, pielęgniarka lub fizjoterapeuta powiedzą Ci, jakie ćwiczenia musisz wykonywać i kiedy. Możesz zacząć wykonywanie drobnych ćwiczeń i powoli zwiększać ilość ruchu przez kolejne tygodnie. Umożliwia to Twojemu ciału powrót do zdrowia. Zazwyczaj można normalnie używać ramienia do wysokości barku do wykonywania lekkich ćwiczeń dzień po operacji. Podczas pierwszych dwóch tygodni po operacji spróbuj zachowywać poprawną wyprostowaną sylwetkę i wykonywać lekkie ćwiczenia, takie jak wzruszanie ramionami i wykonywanie ramionami okręgów. Spróbuj unikać podnoszenia ramienia nad bark, rozciągania za plecami lub podnoszenia ciężarów większych niż worek cukru. Od 3 do 4 tygodnia możesz podnosić ramię ponad bark i wykonywać więcej ruchów. Ćwiczenia obejmują podnoszenie ramienia wzdłuż ściany, stojąc przy niej. Na tym etapie możesz już wykonywać prace domowe i kierować samochodem, o ile jesteś w stanie gwałtownie hamować, obsługiwać skrzynię biegów i hamulec ręczny. W 6 tygodniu powinnaś być w stanie wykonywać większość normalnych czynności. Podnoszenie ciężarów może nadal być problematyczne. Jeżeli potrzebujesz odzyskać siły, możesz poprosić fizjoterapeutę o dodatkowe ćwiczenia. Spróbuj odbudować swoją kondycję poprzez chodzenie i stopniowe zwiększanie odległości i prędkości. Kontynuuj wykonywanie ćwiczeń ramion, nawet po odzyskaniu pełnej mobilności. Jest to szczególnie ważne, jeżeli miałaś lub będziesz mieć radioterapię. Czasami ramię może być sztywniejsze. Jest to dość normalne i może trwać od roku do 18 miesięcy.
Kiedy poprosić o pomoc
Skontaktuj się z lekarzem w przypadku opuchlizny, uczucia ciepła w miejscu operacji lub w przypadku bólu czy nadmiernej trudności wykonywania jakichkolwiek ćwiczeń.
Rekonstrukcja piersi z użyciem tkanki
Chirurdzy mogą zastosować różne techniki, aby stworzyć nową pierś. Mogą wykonać operację z wykorzystaniem wolnego płata. Oznacza to, że skóra, tłuszcz i mięsień (płat) są pobierane z innej części Twojego ciała i formowane w pierś. Płaty wymagają dobrego ukrwienia do przeżycia. Chirurg zostawi płat podłączony do oryginalnych naczyń krwionośnych lub podłączy go do naczyń krwionośnych pod ramieniem albo w ścianie klatki piersiowej.
Rekonstrukcję z płata można wykonać w tym samym czasie co mastektomię lub po pewnym czasie (opóźniona rekonstrukcja). Jeżeli wymagasz radioterapii po mastektomii, nie będzie mieć to bezpośredniego wpływu na płat, ale może spowodować zmiany zrekonstruowanej piersi w przyszłości.
Przy innych rodzajach rekonstrukcji wykorzystuje się tylko skórę i tłuszcz do uformowania kształtu piersi. Twój chirurg może pobrać skórę i tłuszcz z podbrzusza, pośladków, uda lub pleców.
Przeszczep tłuszczu do modelowania piersi
W celu lekkiego wymodelowania kształtu piersi możesz wymagać przeszczepu tłuszczu po rekonstrukcji piersi. Twój chirurg usuwa tłuszcz z jednego obszaru piersi i wstrzykuje go do zagłębień w zrekonstruowanej piersi, aby nadać jej normalny kształt. Nazywa się to lipomodellingiem. Chirurg może także pobrać tłuszcz z innych części ciała za pomocą techniki liposukcji.
Ćwiczenia po rekonstrukcji piersi z wykorzystaniem mięśni z pleców
Ćwiczenia mają na celu pomóc Ci powrócić do normalnej aktywności i pełnego zakresu ruchu. Twój specjalista, pielęgniarka lub fizjoterapeuta powiedzą Ci, jakie ćwiczenia musisz wykonywać i kiedy. Możesz zacząć wykonywanie drobnych ćwiczeń i powoli zwiększać zakres ruchu przez kilka tygodni, aby dać ciału czas na gojenie. Podczas pierwszych dwóch tygodni po operacji możesz normalnie używać ramienia do wysokości barku, wykonując lekkie czynności. Spróbuj jednak unikać podnoszenia ramienia ponad bark, podnoszenia lub pchania z ramieniem po stronie, po której przeprowadzona została operacja i podnoszenia rzeczy cięższych niż paczka cukru. Spróbuj zachowywać poprawną wyprostowaną sylwetkę i wykonywać lekkie ćwiczenia, takie jak wzruszanie ramionami i kręcenie ramionami. Od około 3 tygodnia po operacji kontynuuj ćwiczenia.
Możesz teraz podnosić ramię ponad bark i wykonywać ćwiczenia, takie jak
- umieszczanie ręki za głową i poruszanie jej w dół, w kierunku karku;
- umieszczanie ramienia na operowanej stronie za plecami na wysokości pośladków i podnoszenie na wysokość paska stanika.
Pomiędzy 4 a 6 tygodniem po operacji rozpocznij ruszanie ramieniem i barkiem, ale nadal unikaj podnoszenia ciężarów. Twoim celem jest osiągnięcie niemal pełnego zakresu ruchu. Wykonuj ćwiczenia, takie jak przytulanie drzewa – wyobraź sobie, że przytulasz drzewo rosnące przed tobą. Złącz ręce z przodu po obu stronach drzewa. Od 6 do 8 tygodnia od operacji powinnaś móc lub prawie móc wykonywać pełny zakres ruchów i lekkie prace domowe. Możesz także wykonywać więcej ćwiczeń, takich jak zwiększenie odległości spacerów i zwiększenie tempa. Po 12 tygodniach powinnaś móc robić wszystko, co robiłaś przed operacją, również uprawiać sport, ale zwiększaj obciążenie stopniowo.
Kiedy poprosić o pomoc
Skontaktuj się z lekarzem w przypadku opuchlizny, uczucia ciepła w miejscu wykonania operacji lub w przypadku bólu czy trudności w wykonywaniu jakichkolwiek ćwiczeń.
Możliwe problemy z rekonstrukcją piersi
Niektóre kobiety doznają komplikacji zaraz po operacji rekonstrukcji piersi, takich jak infekcja rany, płyn pod raną (seroma), ból i dyskomfort. Jeżeli wystąpi infekcja rany przy implancie piersi, implant może wymagać usunięcia. Będziesz musiała wtedy odczekać około 3 miesiące przed otrzymaniem nowego implantu. Jednym z głównych problemów z rekonstrukcją z zastosowaniem tkanki ciała jest to, że tkanka stosowana do utworzenia nowej piersi (płat) może obumrzeć. Jeżeli cała tkanka obumrze, będziesz musiała odczekać od 6 do 12 miesięcy przed ponowną próbą wykonania rekonstrukcji. Zdarza się to w przypadku niewielu kobiet.
Długofalowe problemy z rekonstrukcją z zastosowaniem tkanki ciała.
W przypadku problemów z przepływem krwi do nowej piersi część tkanki z czasem obumrze. Ten obszar będzie powodował ból i będzie twardy, następnie skurczy się do twardej blizny w piersi. Może to prowadzić do zmniejszenia się piersi. Po rekonstrukcji z użyciem tkanki z podbrzusza (brzuch), występuje małe ryzyko przepukliny w przyszłości. Przepuklina występuje, gdy struktury za ścianą mięśnia przeciskają się przez nią. Możesz także mieć małe zmarszczki skóry i tłuszczu na jednym z końców blizny na podbrzuszu. Możesz wymagać małej liposukcji w celu pozbycia się ich. Długofalowe problemy z rekonstrukcją z zastosowaniem implantu Wokół implantu może się uformować włóknista struktura. Kapsuła może się skurczyć, ściskając implant. Zdarza się to u około 1 na 6 pacjentek. Powoduje to, że pierś jest obolała i twarda i zmienia kształt. Możesz potrzebować wyjęcia implantu. Wiele kobiet martwi się o wyciek z implantu, ale jest to wielce nieprawdopodobne bez poważnych urazów piersi. Wyciek może spowodować opuchliznę gruczołów limfatycznych, ale nie powoduje zazwyczaj innych problemów.
O co pytać lekarza w sprawie operacji usunięcia raka piersi
Operacja raka piersi jest skomplikowanym tematem. Poniżej zamieszczono niektóre z tych pytań, które zapewne zadasz swojemu lekarzowi.
Przed operacją
- Jakiej operacji potrzebuję?
- Jak dokładnie nazywa się ta operacja?
- Czy będę potrzebowała więcej niż jedną operację?
- Czy mam wybór pomiędzy usunięciem guzka a usunięciem całej piersi?
- Czy mogę uniknąć radioterapii dzięki mastektomii?
- Czy jest jakieś leczenie raka, jakie powinnam przejść przed operacją?
- Czy mogę uniknąć mastektomii dzięki leczeniu zmniejszającym mojego raka?
- Jak będzie wyglądać moja pierś po operacji?
- Jak będą wyglądać blizny?
- Czy przed operacją mogę zobaczyć się z pielęgniarką?
- Czy mogę spotkać się z innymi kobietami, które miały wykonany ten rodzaj operacji raka piersi?
- Jak operacja wpłynie na mnie i jak długo będę dochodzić do siebie?
- Jak będą zbadane moje gruczoły limfatyczne? Jaki będzie miało to na mnie wpływ?
- Jak będzie kontrolowany mój ból po operacji?
- Czy powinnam przestać palić przed operacją i czy to pomoże?
- Czy powinna przestać brać HRT?
- Czy będę wymagać innego leczenia po operacji?
Jeżeli wymagasz wykonania mastektomii
- Dlaczego potrzebuję mastektomii?
- Czy w moim przypadku najlepsze będzie wykonanie rekonstrukcji w trakcie mastektomii?
- Czy mogę przejść rekonstrukcję piersi w tym samym czasie co mastektomię?
- Co zrobicie z moim sutkiem?
- Czy mogę mieć rekonstrukcję sutka?
- Czy będę musiała nosić sztuczny sutek?
Rekonstrukcja piersi
- Czy rekonstrukcja piersi jest dla mnie odpowiednia?
- Czy zalecane jest dla mnie wykonanie rekonstrukcji piersi w trakcie mastektomii?
- Jeżeli nie jest zalecane wykonanie rekonstrukcji w tym samym czasie, czy mogę prosić o wyjaśnienie dlaczego?
- Jaka metoda byłaby dla mnie najlepsza – czy mam wybór?
- Jakie są zalety i ryzyko każdej z metod?
- Co z moim sutkiem?
- Czy mogę mieć rekonstrukcję sutka?
- Czy będę musiała nosić sztuczny sutek?
- Czy w szpitalu jest specjalista wykonujący rekonstrukcję piersi?
- Jeżeli nie ma specjalisty od rekonstrukcji piersi w szpitalu, czy mogę prosić o polecenie chirurga z mojej okolicy?
- Jak często chirurg wykonuje taką operację?
- Czy mogę zobaczyć zdjęcia z innych rekonstrukcji jakie pan wykonał?
- Czy mogę dostać kontakt do innych pacjentów, którzy przeszli tego typu rekonstrukcję?
- Czy będę miała blizny?
- Gdzie będą umiejscowione blizny i jak będą wyglądać?
- Jak będzie kontrolowany mój ból po operacji?
- Jak długo będę dochodziła do siebie po operacji?
- Z doświadczenia, jak często występują komplikacje?
- Jakie komplikacje są najczęstsze?
- Czy jest lista oczekujących na mojego rodzaju operację?
Po operacji
- Jak długo będę musiała zostać w szpitalu?
- Co mogę zrobić, żeby przyspieszyć swój powrót do zdrowia?
- Jakie ćwiczenia powinnam wykonywać na ramię i bark?
- Czy będę się widzieć z pielęgniarką po operacji?
- Jakie inne wsparcie jest dostępne w mojej okolicy dla osób z rakiem?
- Czym jest obrzęk limfatyczny – jak mogę mu zapobiec?
- Jak długo będę dochodziła do normalnego stanu?
- Po jakim czasie będę mogła prowadzić samochód, wykonywać prace domowe, sport?
- Jakie prace domowe mogę wykonywać po powrocie do domu?
- Czy jest coś, czego powinnam unikać?
- Czy mogę jechać za granicę?
- Czy mogę latać samolotem?
- Czy operacja będzie miała wpływ na moje ubezpieczenie podróżne i ubezpieczenie zdrowotne?
O radioterapii raka piersi
Radioterapia jest leczeniem raka za pomocą promieniowania. Jest to powszechne leczenie raka piersi. Po operacji piersi radioterapia może obniżyć ryzyko nawrotu raka w piersi.
Jak i gdzie odbywa się radioterapia
Leczenie odbywa się na szpitalnym oddziale radioterapii. Leczenie może odbywać się raz dziennie, od poniedziałku do piątku, przez 3 tygodnie co drugi dzień przez 5 tygodni. Zazwyczaj w weekendy nie odbywa się leczenie. Na leczenie będziesz udawać się za każdym razem do szpitala. Na pierwszej będziesz leżała pod specjalnym tomografem. Lekarze używają tego urządzenia do planowania leczenia. Radiografy wykonają jeden lub kilka małych tatuaży na Twojej skórze. Są one stosowane do wyrównywania maszyny służącej do radioterapii. Lekarz może również narysować znaczniki flamastrem na Twoim ciele. Każde leczenie zajmuje tylko kilka minut. Leczenie nie boli i nie powoduje, że będziesz radioaktywna.
Rzadko pojedynczy zabieg radioterapii przeprowadza się na tkance piersi podczas operacji. Nie jest jednak jasne, czy ma to takie samo działanie długofalowe, jak zewnętrzna radioterapia. Innym, rzadziej stosowanym leczeniem jest umieszczanie radioaktywnych rurek w obszarze piersi, gdzie został usunięty guz. Lekarze nazywają to wewnętrzną radioterapią lub brachyterapią.
Skutki uboczne podczas leczenia
Radioterapia powoduje czasem skutki uboczne podczas leczenia. Mogą występować zaczerwienienia i ból skóry, dyskomfort i opuchlizna piersi lub zmęczenie. Skutki ustępują wraz z zakończeniem leczenia. Przez kolejne miesiące możesz jednak odczuwać zmęczenie.
Skutki innego leczenia
Radioterapia może oznaczać, że nie możesz przejść niektórych rodzajów rekonstrukcji, ponieważ może zmniejszyć przepływ krwi do tkanki piersi. Niektóre techniki rekonstrukcyjne wymagają bardzo dobrego przepływu krwi.
Po leczeniu
Radioterapia może powodować długotrwałe obciążenie skóry i tkanki piersi pozostałej po operacji. Pozostała tkanka piersi może wydawać się bardziej zbita i może stopniowo się obkurczać. U niektórych kobiet staje się bardziej wrażliwa. Możesz mieć małe czerwone znaki na skórze, spowodowane przez pęknięcia drobnych naczynek krwionośnych. Nie jest to szkodliwe. Skóra może być ciemniejsza i bardziej wrażliwa i jest ważne, aby chronić ją przed słońcem. W przypadku wystąpienia opuchlizny piersi skontaktuj się z lekarzem lub odpowiednią pielęgniarką. Radioterapia może powodować problemy z naturalnym drenażem tych tkanek. Opuchlizna nosi nazwę obrzęku limfatycznego.
Długotrwałe skutki uboczne
Na dzień dzisiejszy najczęstszym długotrwałym skutkiem ubocznym są zmiany w wyglądzie opisane powyżej. Ulepszenie technik radioterapii sprawiło, że poważniejsze skutki uboczne są coraz rzadsze. Jeżeli jesteś zaniepokojona skutkami ubocznymi, porozmawiaj ze specjalistą od radioterapii i pielęgniarką zajmującą się opieką nad osobami z rakiem piersi lub sprawdź naszą stronę internetową i informacje na niej zawarte.
O co pytać lekarza o radioterapii w przypadku raka piersi
Niektóre z pytań, jakie będziesz zapewne chciała zadać swojemu lekarzowi
- Dlaczego zalecana jest dla mnie radioterapia?
- Co będzie obejmować leczenie i jak długo będzie trwało?
- Jakie miejsca będą leczone?
- Czy rodzaj radioterapii zmieniający kształt i siłę promienia (IMRT) jest dla mnie odpowiedni?
- Czy rodzaj radioterapii wykorzystujący częste skany do kontroli umiejscowienia raka (4-wymiarowa radioterapia adaptywna) jest dla mnie odpowiednia?
- Gdzie mogę otrzymać radioterapię?
- Czy są dostępne inne opcje leczenia?
- Czy wystąpią inne skutki uboczne podczas leczenia?
- Czym mogę załagodzić podrażnienie skóry?
- Czy będę musiała wziąć wolne z pracy na cały czas trwania leczenia?
- Czy mogę otrzymać pomoc z kosztami podróży do i ze szpitala?
- Jakie są długotrwałe skutki uboczne?
- Jakie jest ryzyko wystąpienia u mnie długotrwałych skutków ubocznych?
- Czy poddanie mnie radioterapii będzie miało wpływ na późniejszą rekonstrukcję piersi?
- Czy jest jakiś numer telefonu, na który mogę zadzwonić jeżeli będę się o coś martwiła?
- Z kim mogę się skontaktować, aby otrzymać wsparcie emocjonalne?
Obrzęk limfatyczny po leczeniu raka piersi
Obrzęk limfatyczny oznacza długotrwały (chroniczny) obrzęk. Nowotwór lub jego leczenie może mieć wpływ na kanały odprowadzania płynu układu limfatycznego. Płyn nie jest odprowadzany w normalny sposób, co powoduje miejscową opuchliznę. Po leczeniu raka piersi, takim jak usunięcie gruczołów limfatycznych lub radioterapii na pachę, u około 1 osoby na 5 występuje obrzęk limfatyczny ramienia. U niektórych osób występuje nagromadzenie się płynu w obszarze piersi, ale nie jest to częste. Nieleczony obrzęk limfatyczny pogorszy się. Może to być bolesne i powodować problemy z ruszaniem ramieniem.
Zapobieganie obrzękowi limfatycznemu
Po leczeniu niektóre rzeczy mogą zwiększyć ryzyko wystąpienia obrzęku limfatycznego. Obejmuje to infekcję miejsca nacięcia lub zadraśnięcie, ukąszenia owadów, poważne poparzenia słoneczne i przedwczesne przeciążanie ramienia. Unikanie tych rzeczy może zmniejszyć ryzyko wystąpienia obrzęku limfatycznego. Będziesz musiała o to dbać do końca życia. Nie jest jasne, czy otrzymywanie zastrzyków lub pobieranie krwi w ramię po stronie operacji może zwiększyć ryzyko wystąpienia obrzęku limfatycznego.
Leczenie obrzęku limfatycznego
Obrzęku limfatycznego nie można całkowicie wyleczyć. Specjaliści mogą jednak leczyć objawy. Stosują elastyczne rękawy lub bandaże albo specjalne masaże i ćwiczenia. Pokazują sposób zakładania rękawów i wykonywania ćwiczeń. Poprawa może nastąpić po kilku tygodniach. Przy pierwszym objawie obrzęku ramienia skontaktuj się z lekarzem lub pielęgniarką. Radzenie sobie z obrzękiem limfatycznym nie jest łatwe, ale jest wiele organizacji oferujących pomoc i wsparcie.
Chemioterapia przy raku piersi
Chemioterapia oznacza leczenie za pomocą lekarstw zabijających komórki rakowe. Przy raku piersi możliwe jest zastosowanie chemioterapii
- przed operacją w celu zmniejszenia guza,
- po operacji w celu zmniejszenia ryzyka wystąpienia przerzutów lub nawrotu,
- jako leczenia raka piersi po przerzucie lub nawrocie.
Sposób przyjmowania chemioterapii
Chemioterapia dostępna jest w formie tabletek lub kapsułek, ale najczęściej ma formę leków dożylnych. Zazwyczaj otrzymuje się połączenie 3 lub 4 leków chemoterapeutycznych na raz. W niektórych przypadkach możesz otrzymywać tylko jeden. Chemioterapia jest Twoim kierunkiem leczenia. Często otrzymujesz leki co 1 lub 5 dni, a następnie jest przerwa około 3 do 4 tygodni. Stanowi to jeden cykl chemioterapii. Następnie cykl jest powtarzany. Możesz mieć do 8 cykli, tak więc pełny proces leczenia może zająć do 8 miesięcy. Będziesz najpewniej otrzymywać chemioterapię w przychodni. Może być też tak, że spędzisz w szpitalu kilka dni.
Inne leki i profilaktyka
Porozmawiaj ze swoim specjalistą o innych tabletkach lub lekach przyjmowanych podczas leczenia, w tym preparatach ziołowych i medycynie alternatywnej oraz suplementach diety. Istnieje ryzyko interakcji między nimi a lekami chemoterapeutycznymi.
Skutki uboczne chemioterapii raka piersi
Chemioterapia wpływa różnie na różnych ludzi. Różne lekarstwa chemoterapeutyczne powodują różne skutki uboczne. Twój lekarz lub pielęgniarka powiedzą, co może się stać, ale nie są w stanie przewidzieć skutków Twojego leczenia. Chemioterapia może obniżyć liczbę zdrowych białych krwinek, czerwonych krwinek i płytek krwi. Może to oznaczać większe ryzyko wystąpienia infekcji, zwiększonego zmęczenia lub problemów z krwawieniem. Zmęczenie i osłabienie są najczęstszymi skutkami ubocznymi chemioterapii. Mogą trwać przez kilka miesięcy po zakończeniu leczenia. Inne skutki uboczne mogą obejmować nudności i wymioty, utratę włosów lub chudnięcie, owrzodzenie jamy ustnej, biegunkę lub zatwardzenie, zmiany miesiączkowania i ból oczu.
Powiedz lekarzowi lub pielęgniarce o występujących u Ciebie skutkach ubocznych.
Często dostępne są środki, aby temu zaradzić.
Długofalowe skutki uboczne
Jeżeli nie przechodziłaś menopauzy, musisz wiedzieć, że chemioterapia może wpłynąć na możliwość zajścia w ciążę. Miesiączkowanie może ustać. Może się wznowić po 6 miesiącach do roku od zakończenia leczenia. Może też nigdy nie powrócić i możesz przejść wcześniejszą menopauzę. Możesz mieć objawy menopauzy, takie jak uderzenia gorąca i potliwość. Istnieją sposoby na zachowanie płodności podczas leczenia niektórych kobiet.
O co pytać lekarza w sprawie chemioterapii przy raku piersi
Niektóre z pytań, jakie będziesz zapewne chciała zadać swojemu lekarzowi
- Dlaczego zalecana jest dla mnie chemioterapia?
- Czy mogę wybrać inną metodę leczenia?
- Jaki jest cel leczenia?
- Jakie leki będę przyjmowała i czy jest możliwość ich wyboru?
- Jakie są krótkotrwałe i długotrwałe skutki uboczne?
- Czy istnieje leczenie, po którym nie wypadną mi włosy?
- Czy istnieje leczenie, które nie wpłynie na moją płodność?
- Jak chemioterapia wpłynie na mój układ immunologiczny i czy powinnam przyjmować jakieś środki, aby go wzmocnić?
- Jak długo będzie trwał proces leczenia?
- Co mogę zrobić przy wystąpieniu skutków ubocznych podczas chemioterapii?
- Skąd będę wiedziała, że przechodzę infekcję?
- Czy jest jakiś numer telefonu, na który mogę zadzwonić jeżeli będę się o coś martwiła?
Rodzaje terapii hormonalnej raka piersi
Żeńskie hormony estrogen i progesteron mogą wyzwolić wzrost niektórych komórek rakowych. Tak więc niektóre leki lub metody wykorzystuje się do zmniejszenia poziomów estrogenu i progesteronu lub zablokowania ich wpływu. Terapie hormonalną możesz przejść przed lub po operacji albo przy leczeniu nawrotu raka. Niektóre starsze kobiety mogą być poddane terapii hormonalnej, jeżeli nie mogą przejść operacji z uwagi na stan zdrowia lub gdy jej nie chcą.
Zazwyczaj terapię hormonalną przechodzi się po operacji. Dowiedziono, że terapia hormonalna ogranicza ryzyko nawrotu raka piersi o dodatnim receptora estrogenu. Zazwyczaj terapia trwa 5 lat0. Jeżeli Twoje komórki rakowe nie posiadają receptorów estrogenu, terapia hormonalna prawdopodobnie nie zadziała. Twój specjalista może zasugerować przeprowadzenie chemioterapii po operacji.
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Rodzaje terapii hormonalnej
Są trzy główne rodzaje terapii hormonalnej:
- terapia inhibitorami aromatazy, takimi jak anastrozole, egzemestany i letrozol;
- lek o nazwie tamoxifen;
- zatrzymanie pracy jajników operacyjnie lub poprzez blokery hormonu lutenizującego (LH), takie jak goserelin (Zoladex).
Każdy rodzaj terapii hormonalnej działa trochę inaczej. To, który jest dla Ciebie najlepszy, zależy głównie od tego, czy przeszłaś już menopauzę.
Skutki uboczne terapii hormonalnej raka piersi
Terapia hormonalna wczesnego raka piersi wpływa na ludzi w różny sposób. Niektóre osoby doznają większej ilości skutków ubocznych, niż inne. Wiele kobiet obserwuje, że skutki uboczne są gorsze na początku procesu leczenia. Zazwyczaj ustają po kilku tygodniach lub miesiącach. Niektóre skutki uboczne są wspólne dla większości terapii hormonalnych stosowanych przy raku piersi. Obejmują one uderzenia gorąca, zmiany w miesiączkowaniu, mniejsze zainteresowanie seksem, suchość waginalną, mdłości, bóle stawów, zmiany nastroju i zmęczenie.
Możliwe długofalowe skutki uboczne
Istnieje kilka możliwych długotrwałych skutków ubocznych terapii hormonalnych. Leki zwane inhibitorami aromatazy mogą powodować zmniejszenie kości. Może się to wiązać ze zwiększeniem ryzyka złamań. Prawdopodobnie przed początkiem leczenia wykonane zostaną badania na wytrzymałość kości (gęstość kości). Twój lekarz może przepisać Ci wapń i witaminę D, aby zmniejszyć wpływ skutków ubocznych na kości. Jeżeli przyjmujesz tamoxifen, istnieje niewielkie ryzyko zachorowania na raka macicy. W przypadku występowania jakichkolwiek nieprawidłowych krwawień, skontaktuj się z lekarzem w celu sprawdzenia objawów. Rodzaj raka macicy powodowany przez tamoxifen jest niemal zawsze uleczalny. Tamoxifen może nieznacznie zwiększyć ryzyko występowania skrzepów krwi w nodze lub płucu.
Korzyści płynące ze stosowania
tamoxifenu związane z redukcją ryzyka nawrotu raka przeważają nad ryzykiem.
O co pytać lekarza w sprawie terapii hormonalnej raka piersi
Niektóre z pytań, które możesz chcieć zadać swojemu lekarzowi
- Jaki jest cel leczenia?
- Jakie są rodzaje terapii hormonalnych?
- W jaki sposób zostanie podjęta decyzja o najlepszej dla mnie terapii hormonalnej?
- Czy mam możliwość wyboru?
- Jakie są krótkotrwałe skutki uboczne?
- Jakie są możliwe długotrwałe skutki uboczne?
- Czy istnieje coś, co może ograniczyć występowanie skutków ubocznych?
- Jak długo będzie trwała terapia hormonalna?
Terapia biologiczna przy raku piersi
Terapia biologiczna jest procesem leczenia zmieniającym sposób interakcji komórek rakowych i wstrzymującym wysyłanie sygnałów powodujących ich podział i rozrost.
Herceptin (trastuzumab)
Herceptin jest najczęściej stosowaną terapią biologiczną przy raku piersi. Może zmniejszyć ryzyko nawrotu raka po operacji. Od 20 do 25 ze 100 pacjentek we wczesnym stadium raka piersi (od 20 do 25%) poprawnie reaguje na leczenie za pomocą Herceptinu. Ich komórki rakowe mają duże ilości białek o nazwie GER2 lub erbB2. Herceptin blokuje sygnały z białek sterujące rozrostem komórek rakowych. Herceptin zwiększa także wpływ leków chemoterapeutycznych na komórki raka piersi.
Inne terapie biologiczne
Inne rodzaje terapii biologicznych stosuje się przy raku piersi przy jego nawrocie lub przerzutach. Są to lapatinib (Tyverb), pertuzumab (Perjeta) i everolimus (Afinitor).
Badania nad terapiami biologicznymi
Badacze testują inne leki, takie jak saracatinib, rucaparib, neratanib, trastuzumab emtansine, dasatinib i genetespib w badaniach klinicznych. W niektórych badaniach poszczególne leki są łączone z chemioterapią, aby sprawdzić, czy poprawiają wyniki leczenia.
Kontynuacja po raku piersi
Po leczeniu raka piersi będziesz przechodziła regularne kontrole i mammografię. Mogą one trwać kilka lat. Podczas wizyt lekarz lub pielęgniarka zapyta Cię, jak dochodzisz do siebie po leczeniu. Sprawdzą także Twoją drugą pierś, zapytają o samopoczucie i sprawdzą wszelkie ewentualne nowe objawy. Jeżeli czujesz taką potrzebę, możesz skontaktować się ze swoją pielęgniarką pomiędzy wizytami. Twoja pielęgniarka jest źródłem wsparcia i porad i może zaaranżować dodatkowe wizyty w klinice, jeżeli masz jakiekolwiek wątpliwości lub obawy. Informuj swojego lekarza lub pielęgniarkę jak najszybciej o wszelkich nowych objawach. Poinformuj o wszelkich nowych objawach, które wystąpiły pomiędzy kontrolami.
Co się dzieje podczas kontroli?
Twój lekarz zbada Cię i spyta jak się czujesz? Jest to Twoja szansa na zadanie nurtujących Cię pytań. Od czasu do czasu przeprowadzane będzie badanie krwi. Czasami możesz mieć prześwietlenia. Jednak w większości przypadków lekarz nie zaleci badań, o ile nie będą występowały żadne objawy. Jeżeli miałaś raka piersi we wczesnym stadium lub DCIS, będziesz poddawana rutynowej mammografii raz na 5 lat. Jeżeli nowotwór został wykryty przez program przesiewowych badań piersi NHS, mammografie będą wykonywane raz w roku a następnie będziesz podlegać badaniom przesiewowym.
Nawrót raka po leczeniu
Wiele kobiet nie ma problemów z pierwotnym leczeniem raka piersi. Ale czasami nwotwór piersi powraca. Jeżeli nastąpi nawrót raka w tej samej piersi, jest to nazywane nawrotem lokalnym. Ma to miejsce, gdy kilka komórek rakowych pozostało w obszarze usunięcia raka piersi. Możesz zauważyć małe różowe lub czerwone grudki zwane guzkami w pozostałej tkance piersi lub na skórze w pobliżu piersi albo na bliźnie po operacji. Guzek jest zazwyczaj łatwy w leczeniu. Ważne jest jednak, aby zgłosić się bezzwłocznie do lekarza. Leczenie lokalnego nawrotu zależy od pierwotnego leczenia. Jeżeli było to usunięcie guzka (lumpektomia), prawdopodobnie będzie to wymagało usunięcie całej piersi (mastektomia). W przypadku mastektomii, lekarze będą leczyć nawrót poprzez usunięcie guza, o ile będzie to możliwe. Przepiszą radioterapię, o ile nie była ona wcześniej stosowana na ten obszar. Tak czy inaczej możesz być poddana terapii hormonalnej, chemioterapii lub terapii biologicznej albo kombinacji powyższych.
Nowotwór piersi jest nazywany nawrotem regionalnym, jeżeli nawrót nastąpił w mięśniach klatki piersiowej, gruczołach limfatycznych na piersi lub w okolicy szyi. Leczenie może obejmować operację, mającą na celu usunięcie komórek rakowych, a następnie radioterapię lub chemioterapię, terapię hormonalną, lub terapię biologiczną. Jeżeli wystąpiły przerzuty raka piersi do innych części ciała, jest to nazywane wtórnym rakiem piersi lub rakiem piersi z przerzutami.
Badania nad leczeniem raka piersi
Wszystkie metody leczenia muszą zostać dokładnie zbadane przed ich zastosowaniem jako standardowego proces leczenia. Ma to na celu zapewnienie, że są one lepsze niż dotychczasowe metody. Musimy też wiedzieć, czy są bezpieczne. Po pierwsze, leczenie jest opracowywane i badane w laboratoriach. Po stwierdzeniu, że jest prawdopodobnie bezpieczne, jest ono testowane na ludziach w badaniach klinicznych. Cancer Research UK wspiera wiele badań laboratoryjnych w Wielkiej Brytanii i wiele krajowych i międzynarodowych badań klinicznych.
W przypadku raka piersi badacze przypatrują się
- operacjom, w tym nowym metodom badania gruczołów limfatycznych i usuwania nowotworów wtórnych,
- radioterapii,
- chemioterapii,
- terapii hormonalnej,
- terapiom biologicznym,
- lepszym metodom wykrywania nawrotów raka.
O co pytać lekarza w sprawie terapii raka piersi
- Czy wystąpiły przerzuty?
- W jakim jest stadium?
- Jaki jest stopień raka i co to oznacza?
- Jaki jest prawdopodobny wynik (prognoza) mojego raka?
- Jakiego rodzaju leczenia potrzebuję?
- Jaki jest cel leczenia?
- Czy mam wybór metody leczenia?
- Czy jest dostępna pielęgniarka, z którą mogę się spotkać?
- Czy jest dostępny doradca, z którym mogę porozmawiać?
- Jakie są krótkotrwałe i długotrwałe skutki uboczne leczenia?
- Jak mogę sobie pomóc w kwestii skutków ubocznych?
- Jakie pisemne informacje mogę otrzymać na temat mojego leczenia?
- Jak często będę musiała przychodzić do szpitala na leczenie?
- Czy jest dostępny transport?
- Czy istnieje możliwość pomocy przy opłatach za przejazdy?
- Jak długo będzie trwał proces leczenia?
- Czy mogę prosić o drugą opinię?
- Czy są prowadzone eksperymentalne formy leczenia lub badania, które mogłyby być dla mnie zalecane?
- Co się stanie, jeżeli zdecyduję się na niepodejmowanie leczenia?
- Jak często będę musiała przychodzić po zakończeniu leczenia?
- Co się będzie działo podczas wizyt kontrolnych?
- Czy istnieją objawy nawrotu raka, których powinnam wypatrywać?
- Czy są oznaki nawrotu raka, których powinnam wypatrywać?
- Czy jest numer, pod który mogę zadzwonić, jeżeli będę się martwić pomiędzy kontrolami?
Opracowano na podstawie Informacji dla Pacjenta Cancer Research UK na stronie CancerHelp UK, październik 2014 roku. CancerHelp UK nie zostało stworzone w celu udzielania porad medycznych lub profesjonalnych usług i ma charakter edukacyjny. Informacje przekazywane przez CancerHelp UK i nasz zespół pielęgniarek nie zastępują profesjonalnej opieki i nie powinny być wykorzystywane do diagnozowania i leczenia problemów zdrowotnych lub choroby. Jeśli masz lub podejrzewasz, że masz problem zdrowotny, zwróć się do swojego lekarza. Wszelkie prawa zastrzeżone dla Cancer Research UK 2014. Cancer Research UK jest zarejestrowaną organizacją charytatywną w Anglii i Walii (1089464), Szkocji (SC041666) oraz na Wyspie Man (1103).
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Jak radzić sobie z rakiem piersi?
Radzenie sobie z diagnozą o raku piersi może okazać się trudne zarówno emocjonalnie jak i technicznie. Pojawi się uczucie zagubienia i niepokoju. Oprócz radzenia sobie ze strachem, zajdzie potrzeba zajmowania się sprawami organizacyjnymi.
Nowotwór piersi a objawy menopauzy
Niektóre rodzaje terapii raka piersi mogą wywołać wczesną menopauzę, co będzie skutkowało pewnymi objawami. Terapia hormonalna może spowodować objawy menopauzy nawet w przypadku kobiet, które przestały miesiączkować kilka lat wstecz przed diagnozą o raku piersi.
Objawy związane z menopauzą to między innymi:
- Uderzenia gorąca i poty
- Niepokój
- Depresja
- Obniżone libido
- Sucha skóra
- Suchość pochwy
- Stopniowe zrzeszotnienie kości (osteoporoza)
HTZ po przebytym raku piersi
Lekarze nie zalecają stosowania hormonalnej terapii zastępczej (HTZ) po przebytym raku piersi. Jest to spowodowane tym, że HTZ może zwiększyć ryzyko nawrotu nowotworu. Jednakże, niektórzy lekarze przepisują HTZ w przypadku bardzo uciążliwych objawów menopauzy.
Inne sposoby radzenia sobie z objawami
W niektórych przypadkach lekarze przepisują inne leki. Jednakże istnieją rzeczy które można zrobić dla siebie samej, aby zniwelować dyskomfort spowodowany uderzeniami gorąca i potami, suchością pochwy, oraz zrzeszotnieniem kości.
Nowotwór piersi a płodność
Niektóre kobiety mogą naturalnie zajść w ciążę po zakończeniu leczenia nowotworu. Niestety jest grupa kobiet, które nie mogą mieć dzieci (są bezpłodne). Jeśli obawiasz się o swoją płodność, porozmawiaj ze swoim lekarzem przed podjęciem leczenia. Istnieje wiele sposobów zachowania płodności lecz niestety nie ma żadnej gwarancji zajścia w ciążę przy pomocy tych metod. Badania nad tym problemem oraz na temat jakości i bezpieczeństwa działania takich metod, są ciągle w toku.
IVF (zapłodnienie in vitro) lub konserwacja zarodka mają znaczący współczynnik powodzenia. W przypadku IVF pacjentka przyjmuje hormony stymulujące jajniki do wytwarzania większej ilości jajeczek. Następnie lekarze pobierają jajeczka i zapładniają je nasieniem od partnera pacjentki lub dawcy. Tak powstaje embrion który można zamrozić. Jest on później umieszczany w macicy, aby móc się tam rozwijać.
Pobieranie jajeczek z jajników i zamrażanie ich jest możliwe, lecz nie przynosi pożądanych efektów. Zamrażanie i rozmrażanie jajeczek prawdopodobnie je uszkadza i z tego powodu nie odnotowano zbyt wielu ciąż z zastosowaniem tej metody.
Terapia hormonalna podczas chemioterapii może pomóc kobiecie utrzymać jej zdolność do posiadania dzieci. Naukowcy badają tę terapię ale nie ma jeszcze pewności co do jej skuteczności.
Pobieranie i przechowywanie tkanki jajnikowej przed chemioterapią jest nowym procesem i nie jest pewne na ile jest skuteczne. Podczas zabiegu chirurgicznego lekarze pobierają tkankę zawierającą jajeczka. Następnie tkanka jest zamrażana. Po leczeniu, tkanka jest z powrotem umieszczana na jajniku aby mógł on znów wytwarzać jajeczka.
Zagadnienie raka piersi w związku z ciążą i dzieckiem
Dotychczasowe badania sugerują, że ciąża po przebytym raku piersi nie zwiększa ryzyka nawrotu choroby lub zachorowania na inny nowotwór. Ponadto, nie zwiększa ryzyka wad wrodzonych lub poronienia.
Nowotwór piersi a ciąża
Unikanie zajścia w ciążę podczas terapii
W przypadku przyjmowania chemioterapii z użyciem tamoxifenu lub herceptinu, koniecznym jest unikanie zajścia w ciążę. Nawet gdy terapia może sprawić, że pacjentka stanie się bezpłodna, nie dzieje się tak w każdym przypadku. Leki mogą uszkodzić rozwijający się płód. Kobietom które miały raka piersi, zaleca się aby nie przyjmowały doustnych środków antykoncepcyjnych. Należy zwrócić się do lekarza w szpitalu lub lekarza pierwszego kontaktu w celu wybrania najlepszej metody antykoncepcji.
Ciąża po przebytym raku piersi
Jeśli kobieta chce zajść w ciążę po terapii, powinna omówić to ze swoim lekarzem i partnerem. Większość lekarzy zaleca odczekanie dwa lata po zakończeniu terapii przed podjęciem starań o dziecko. Jest to spowodowane tym, że jeśli nastąpi nawrót nowotworu, to najczęściej dzieje się to w ciągu pierwszych dwóch lat. Im więcej czasu minie od przebycia raka piersi, tym mniejsze prawdopodobieństwo że on powróci. Jednakże należy ciągle mieć na uwadze co się stanie gdy nowotwór wróci po urodzeniu dziecka.
Wpływ terapii na płodność
Niestety nie będzie możliwe zajście w ciążę w przypadku radioterapii jajników, po operacji usunięcia jajników lub w przypadku niektórych chemioterapii. Niepłodność może być trudna do pogodzenia zwłaszcza gdy kobieta chce mieć dziecko, bądź powiększyć rodzinę. Rozmowa z rodziną i przyjaciółmi okazuje się być pomocna. Jest również możliwość skorzystania z profesjonalnej pomocy doradcy lub pielęgniarki wykwalifikowanej w zakresie profilaktyki i opieki nad kobietami z chorobami piersi.
Nowotwór piersi podczas ciąży
Nowotwór piersi podczas ciąży jest rzadkim zjawiskiem i występuje w 1 na 3000 ciąż. Większość kobiet może donosić ciążę. Jednakże lekarze mogą podejmować rozmowy o przerwaniu ciąży jeśli zajdzie potrzeba chemioterapii, a ciąża nie trwa dłużej niż 14 tygodni.
Terapia będzie zależna od typu i fazy raka piersi, od tego w którym tygodniu jest ciąża (który trymestr), oraz od oczekiwań kobiety i jej rodziny.
Operacja jest główną metodą leczenia i oznacza albo usunięcie piersi (mastektomia) albo usunięcie nowotworu (lumpektomia).
Chemioterapia nie jest możliwa podczas pierwszego trymestru (pierwsze 12 tygodni). Lecz badania sugerują, że po tym okresie chemioterapia nie zwiększa ryzyka problemów z rozwojem dziecka. Terapia hormonalna jest powszechnym sposobem leczenia raka piersi, lecz nie jest zalecana podczas ciąży. Natomiast terapia biologiczna ogólnie nie jest zalecana w czasie ciąży.
Poród
W zależności od rodzaju leczenia jakiego potrzebuje kobieta oraz daty rozwiązania, możliwy jest poród siłami natury, poród indukowany lub cięcie cesarskie.
Jak radzić sobie z rakiem piersi podczas ciąży?
Diagnoza o raku piersi podczas ciąży jest bardzo niepokojąca. Kobietą zaopiekuje się zespół specjalistów i udzieli jej niezbędnego wsparcia. Pacjentka i jej rodzina mogą skorzystać z tego rodzaju pomocy. Dzielenie się swoimi odczuciami może pomóc w określeniu swojego samopoczucia i oczekiwań.
Opracowane na podstawie Informacji dla Pacjenta Cancer Research UK na stronie CancerHelp UK w październiku 2014. CancerHelp UK nie zostało stworzone w celu udzielania porad medycznych lub profesjonalnych usług a prezentowane informacje mają charakter edukacyjny.
Informacje zawarte na CancerHelp UK oraz przekazane przez nasz zespół pielęgniarek nie zastępują profesjonalnej opieki i nie powinny być wykorzystywane w celu diagnozy lub leczenia problemu zdrowotnego. Jeśli masz, lub podejrzewasz, że masz problem zdrowotny, zwróć się do swojego lekarza. Wszelkie prawa zastrzeżone przez Cancer Research UK 2014.
Cancer Research UK jest zarejestrowaną organizacją charytatywną w Anglii i Walii (1089464), Szkocji (SC041666) oraz na Wyspie Man (1103).
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Życie po operacji raka piersi
Może minąć troche czasu zanim nastąpi przystosowanie się do nowego wyglądu ciała po operacji raka piersi. Opuchlizna i ciemne plamy znikną, a blizny pooperacyjne stopniowo będą bladły. Kobiety zwykle stopniowo przyzwyczajają się do swojego nowego wyglądu oraz do protezy piersi, jeśli się na taką zdecydują. Wiara w siebie pacjentki również powraca stopniowo.
Odczucia po operacji raka piersi
Pierwsze miesiące po operacji mogą zaowocować rozstrojem emocjonalnym. Wiele kobiet ma poczucie żalu, strachu, szoku, złości i nienawiści. Zostaje też obniżone poczucie własnej wartości. Kobiety potrzebują czasu aby oswoić się ze zmianami oraz utratą piersi. W takiej sytuacji należy dać sobie czas. Rozmowa z rodziną, przyjaciółmi i pielęgniarką wykwalifikowaną w zakresie profilaktyki i opieki nad kobietami z chorobami piersi również może okazać się pomocna.
Zapoznanie się z potencjalnymi efektami operacji może znacznie ułatwić radzenie sobie z nimi po tym zabiegu.
Seksualność po operacji raka piersi
Emocje po operacji raka piersi mogą zmienić na jakiś czas odczucia seksualne. Jeśli uważasz, że twój partner może odrzucać ciebie, oglądanie lub dotykanie twojego ciała może być przedmiotem twoich zmartwień. Nie ma jednego sposobu na rozwiązanie tego problemu. Niektóre kobiety są bardzo wrażliwe i potrzebują czasu aby odbudować swoją odwagę do bycia oglądaną i dotykaną przez ich partnerów. Inne potrzebują natomiast natychmiastowego pocieszenia i uważają że dotyk kochającej osoby niweluje ich strach przed odrzuceniem.
Badania na temat życia z rakiem piersi
Zarówno badania nad leczeniem, lekarze i naukowcy mają na celu poprawę jakości życia osób cierpiących na raka piersi. Ważne jest, aby zbadać te obszary ażeby chorzy mieli jak najmniej skutków ubocznych i posiadali niezbędne informacje oraz wsparcie potrzebne do radzenia sobie z chorobą. Cancer Research UK wspiera wiele badań zarówno w Wielkiej Brytanii, jak i tych międzynarodowych.
Istnieją badania na następujące tematy
– Minimalizowanie skutków ubocznych takich jak ból pooperacyjny i objawy menopauzy
– Aspekty życia z rakiem piersi, włączając w to terapie uzupełniające
– Problemy ze snem podczas leczenia
– Dieta i aktywność fizyczna po przebytym raku piersi
– Znaczenie wizyt u znajomych lekarzy oraz pielęgniarek podczas leczenia
Jakie pytania zadać lekarzowi na temat życia z rakiem piersi:
- Jak długo zajmie mi powrót do normalnego życia?
- Czy można skorzystać z doradztwa, które pomoże mi przezwyciężyć problem emocjonalne spowodowane rakiem piersi?
- Czy są leki pozwalające na zredukowanie objawów menopauzy takich jak uderzenia gorąca?
- Czy leki spowodują skutki uboczne?
- Czy mogę liczyć na jakąś pomoc w sprawach organizacyjnych?
- Jak mogę zredukować uczucie zmęczenia?
- Czy terapie uzupełniające pomogą mi poradzić sobie z depresją, uczuciem zmęczenia lub niepokojem?
- Czy mogę zwrócić się do kogoś po pomoc w sprawach finansowych, włączając w to roszczenia świadczeń?
- Jak skuteczny jest ten rodzaj antykoncepcji?
- Jakich komplikacji mogę się spodziewać w przypadku gdy zajdę w ciążę przed zakończeniem leczenia?
- Jak długo należy odczekać po zakończeniu leczenia, zanim rozpocznie się starania o dziecko?
- Czy istnieją jakieś zdrowotne lub inne ryzyka w przypadku ciąży po zakończeniu leczenia raka piersi?
- Jaka może być moja aktywność fizyczna?
Opracowane na podstawie Informacji dla Pacjenta Cancer Research UK na stronie CancerHelp UK w październiku 2014. CancerHelp UK nie zostało stworzone w celu udzielania porad medycznych lub profesjonalnych usług a prezentowane informacje mają charakter edukacyjny.
Informacje zawarte na CancerHelp UK oraz przekazane przez nasz zespół pielęgniarek nie zastępują profesjonalnej opieki i nie powinny być wykorzystywane w celu diagnozy lub leczenia problemu zdrowotnego. Jeśli masz, lub podejrzewasz, że masz problem zdrowotny, zwróć się do swojego lekarza. Wszelkie prawa zastrzeżone przez Cancer Research UK 2014.
Cancer Research UK jest zarejestrowaną organizacją charytatywną w Anglii i Walii (1089464), Szkocji (SC041666) oraz na Wyspie Man (1103).
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Czym jest wtórny nowotwór piersi
Nowotwór składa się z miliona komórek rakowych. Formują one nowotwór. Oryginalny rak jest nazywany nowotworem pierwotnym lub rakiem pierwotnym. Niektóre komórki mogą się oddzielić i rozprzestrzenić na inne części ciała i uformować nowy nowotwór. Nowy nowotwór nosi nazwę metastazy lub raka wtórnego. Wtórny rak piersi występuje zatem wówczas, gdy rak pochodzący z piersi przerzuca się na inną część ciała. Komórki rakowe są przenoszone w krwiobiegu lub przez układ limfatyczny. Nie zawsze formułują one raka wtórnego po zakorzenieniu się w nowym miejscu. Mogą pozostać nieaktywne (uśpione) przez wiele lat przed, zanim utworzą nowy nowotwór.
Gdzie mogą się przerzucić komórki raka piersi
W przypadku komórek raka piersi przerzuty występują częściej do określonych części ciała. Najczęściej przerzuty występują do węzłów chłonnych, kości lub wątroby. Mogą także występować przerzuty do płuc lub rzadko do mózgu. Wtórny nowotwór piersi może wpływać tylko na jeden obszar ciała, jak i na kilka obszarów jednocześnie.
Objawy wtórnego raka piersi
Objawy zależą od tego, gdzie występują przerzuty. Wtórny rak piersi może powodować następujące ogólne objawy:
- większe zmęczenie
- niskie poziomy energii
- złe samopoczucie
- zmniejszony apetyt
Pamiętaj, że większość tych objawów mogą wywołać pospolite choroby, takie jak przeziębienie, grypa czy obrażenia. Jeżeli występujące objawy, utrzymujące się przez ponad tydzień lub dwa, wywołują Twój niepokój, skontaktuj się z lekarzem, specjalistą od raka piersi lub pielęgniarką.
Objawy wtórnego raka piersi w zależności od miejsca przerzutu
- Rak w węzłach chłonnych może powodować puchnięcie lub występowanie guzków pod pachą lub w innym miejscu ciała. Jeżeli zaatakowane są gruczoły limfatyczne pod pachą, może wystąpić opuchlizna ręki i ramienia.
- Wtórny rak piersi w kości może powodować ból w zaatakowanej kości. Jeżeli rak nie jest leczony, kość może osłabić się i złamać. Czasem może występować nagromadzenie się wapnia w krwi. Może to powodować zmęczenie, nudności, podrażnienie, dezorientację, zatwardzenie i pragnienie.
- W przypadku przerzutu raka piersi do wątroby, dotknięta osoba może się czuć chora i zmęczona. Może również odczuwać dyskomfort po prawej stronie podbrzusza, opuchnięcie podbrzusza, nudności i utratę apetytu.
- Kobiety z wtórnym rakiem piersi w płucach zauważają zazwyczaj kaszel lub szybko dostają zadyszki.
- Jeżeli wtórny rak piersi rozwinie się w mózgu, możesz odczuwać bóle głowy lub nudności. Możesz także odczuwać osłabienie części ciała lub zauważyć zmiany w zachowaniu.
Badania w celu wykrycia wtórnego raka piersi
Istnieje wiele różnych badań stosowanych do wykrywania przerzutów raka piersi. Badania różnią się w zależności od objawów i miejsca podejrzewanego o wystąpienie przerzutu. Można przeprowadzić badania tomograficzne całego ciała. Jako że kości, wątroba i płuca są najczęstszym miejscem wystąpienia wtórnego raka piersi, najpewniej zostaną wykonane badania pod kątem przerzutów do wspomnianych części ciała. Może to obejmować:
- badania krwi w celu sprawdzenia funkcji wątroby oraz badanie ultrasonograficzne lub tomograficzne wątroby, jeżeli wyniki laboratoryjne są nieprawidłowe;
- prześwietlenie, by sprawdzić, czy wystąpiły przerzuty do płuc;
- badanie tomograficzne lub obrazowanie metodą rezonansu magnetycznego mózgu;
- badanie diagnostyczne PET w celu sprawdzenia, w których częściach ciała komórki są bardziej aktywne niż normalnie;
- biopsja (usunięcie małego fragmentu tkanki) obszarów raka w płucach lub wątrobie.
Wtórny rak musi być rozmiarów groszku, by lekarze byli w stanie go wykryć. Niestety nie ma badania, które pozwalałoby wykryć mniejsze nowotwory. Dlaczego takie badania nie są częścią badań rutynowych? Większość lekarzy wykonuje skany i inne badania tylko przy podejrzeniu, że dzieje się coś złego. Regularne wykonywanie takich badań nie powstrzyma przerzutów. Wcześniejsze wykrycie przerzutu często nie zmienia decyzji lekarzy o leczeniu.
Jednym z najważniejszych powodów niewykonywania badań zbyt często jest promieniowanie towarzyszące tym badaniom, którego lekarz stara się uniknąć, jeżeli nie jest konieczne.
O co pytać lekarza przy badaniach pod kątem wtórnego raku piersi?
- Skąd mogę wiedzieć, czy bóle są objawami nawrotu raka piersi?
- Jak często muszę poddawać się badaniom?
- Czy mogę poprosić o wykonanie badania?
- Czy potrzebuję jakichkolwiek badań?
- Jakim rodzajom badań zostanę poddana?
- Jak dokładne są te badania?
- Jak długo będę czekać na moje badanie?
- Jak długo będę czekać na wyniki?
- Czy jest ktoś, kto może mnie wspierać, gdy będę czekać na wyniki?
- Jak będzie wyglądać moje leczenie, jeżeli wystąpi nawrót raka?
- Jak będzie wyglądać moje leczenie, jeżeli wystąpią przerzuty?
Rodzaje leczenia wtórnego raka piersi
Twój lekarz specjalista weźmie pod uwagę różne czynniki przy wyborze najlepszego dla Ciebie sposobu leczenia, biorąc pod uwagę zaatakowaną część ciała, przebyte leczenie, ogólny stan zdrowia i to, czy przechodziłaś już menopauzę. Wtórny rak piersi może zareagować na kilka rodzajów leczenia. Lekarze spróbują z leczeniem, które powoduje najmniej skutków ubocznych. Pamiętaj, że wtórny rak piersi można poprzez leczenie utrzymywać przez jakiś czas pod kontrolą. Przykładowe rodzaje leczenia wtórnego raka piersi to
- terapia hormonalna (zatrzymanie wzrostu raka poprzez zablokowanie działania hormonów);
- chemioterapia (leczenie za pomocą leków zabijających komórki rakowe);
- terapia biologiczna (leczenie zatrzymujące wzrost lub powodujące zmniejszenie raka);
- radioterapia (leczenie wysokoenergetycznymi promieniami wycelowanymi w raka);
- leki do kontroli objawów, takich jak nudności, ból lub osłabienie kości.
Jak możesz się czuć
Większość ludzi doznaje szoku, dowiadując się, że ma nawrót nowotworu i będzie wymagać dalszego leczenia. Możesz chcieć porozmawiać o celach i skutkach ubocznych leczenia z rodziną i przyjaciółmi. Możesz także porozmawiać z doradcą lub pielęgniarką zajmującą się chorymi na raka piersi. Twój lekarz zrozumie, jeżeli nie będziesz chciała od razu decydować o rozpoczęciu leczenia. Możesz chcieć uzyskać więcej informacji o innych opcjach leczenia. Możesz też potrzebować trochę czasu zanim zdecydujesz, co robić dalej.
Terapia hormonalna wtórnego raka piersi
Hormony, takie jak żeńskie hormony płciowe, estrogen i progesteron, mogą powodować podział i rozrost niektórych nowotworów piersi. Tak więc leki blokujące działanie hormonów lub zmieniające ich poziomy w organizmie, mogą leczyć wtórne nowotwory piersi. Terapia hormonalna może zatrzymać lub spowolnić rozwój komórek rakowych i redukować objawy. Terapia hormonalna zdaje się działać najlepiej w przypadku nowotworów o dodatnich receptorach estrogenowych i spowalnia rozrost raka atakującego kości lub skórę. Tamoksyfen jest rodzajem terapii hormonalnej. Może pomóc kobietom z wtórnym rakiem piersi niezależnie od tego, czy przeszły menopauzę. Inhibitory aromatazy są innym rodzajem terapii hormonalnej i są głównie stosowane w leczeniu kobiet po menopauzie.
Różne leki stosowane w terapii hormonalnej mają różne skutki uboczne.
Progesteron
Sztuczny progesteron może kontrolować wzrost niektórych komórek raka piersi. Jeżeli inhibitory aromatazy lub tamoksyfen przestaną działać, Twój lekarz może zasugerować w zamian terapię progesteronem. Progesteron można przyjmować w formie tabletek lub zastrzyków.
Wyłączanie jajników
Jeżeli nie przeszłaś jeszcze menopauzy i masz wtórny nowotwór piersi, Twój specjalista zasugeruje prawdopodobnie leczenie zatrzymujące produkcję estrogenu przez jajniki. Możesz mieć operację w celu usunięcia jajników, radioterapię jajników lub comiesięczne zastrzyki leku zwanego gesorelin (Zoladex). Wszystkie te podejścia powodują wcześniejsze wystąpienie menopauzy, wraz z jej objawami. Istnieją sposoby na ograniczenie objawów menopauzy.
Opracowano na podstawie Informacji dla Pacjenta Cancer Research UK na stronie Cancer Help UK w październiku 2014 roku. CancerHelp UK nie zostało stworzone w celu udzielania porad medycznych lub profesjonalnych usług i ma charakter edukacyjny. Informacje zawarte na CancerHelp UK oraz przekazane przez nasz zespół pielęgniarek nie zastępują profesjonalnej opieki i nie powinny być wykorzystywane w celu diagnozy lub leczenia problemu zdrowotnego. Jeśli masz, lub podejrzewasz, że masz problem zdrowotny, zwróć się do swojego lekarza. Wszelkie prawa zastrzeżone dla Cancer Research UK 2014. Cancer Research UK jest zarejestrowaną organizacją charytatywną w Anglii i Walii (1089464), Szkocji (SC041666) oraz na Wyspie Man (1103).
“Cancer Research UK, www. cancerresearchuk.org/about-cancer, Maj 2015”
Chemioterapia przy wtórnym raku piersi
Chemioterapia opiera się na lekach niszczących komórki rakowe.
- Po wykryciu wtórnego raka piersi Twój specjalista może zasugerować chemioterapię lub terapię hormonalną. Najpewniej zostanie zasugerowana chemioterapia, jeżeli
- Twój rak nie wykazuje wielu receptorów estrogenu, tak więc terapia hormonalna prawdopodobnie nie zadziała;
- Twój rak znajduje się w wątrobie lub płucach;
- przechodziłaś już terapię hormonalną i już nie kontroluje ona Twojego raka.
Jak będzie przebiegać leczenie
Chemioterapię przyjmuje się zazwyczaj w seriach co kilka tygodni. Kompletne leczenie może trwać kilka miesięcy. Niektóre leki stosowane w chemioterapii są dostępne jako tabletki lub kapsułki, ale najczęściej są one wstrzykiwane do krwiobiegu. W przypadku większości pacjentów nie ma konieczności hospitalizacji. Czasami jednak będziesz musiała zostać w szpitalu na jeden lub dwa dni.
Leki stosowane w chemioterapii W wielu przypadkach leki stosowane do leczenia wtórnego raka piersi są tymi samymi, które są stosowane przy pierwotnym raku piersi. Do najczęściej stosowanych leków przy wtórnym raku piersi należą paclitaxel (Taxol), docetaxel (Taxotere), capecitabine (Xeloda), vinorelbine (Navelbine) i gemcitabine (Gemzar).
Radioterapia przy wtórnym raku piersi
Radioterapia wykorzystuje wysokoenergetyczne promienie do niszczenia komórek rakowych. Radioterapia jest pomocna przy leczeniu kobiet z wtórnym rakiem piersi w kościach, skórze, gruczołach limfatycznych w pachach lub częściach mózgu.
Jak może pomóc radioterapia
Radioterapia zmniejsza raka a tym samym zmniejsza nacisk na nerwy i redukuje ból. Wtórny rak może osłabić kości, ponieważ rosnące komórki rakowe niszczą kość. Po radioterapii kości narastają, zastępując utraconą tkankę kostną, dzięki czemu kości stają się ponownie silne i mniej podatne na złamania.
Radioterapia strontem
Jest to metoda radioterapii opierająca się na zastrzykach. Może być przydatna, jeżeli rak piersi szeroko przerzucił się na kości. Ten rodzaj leczenia służy kontroli bólu kości. Może także spowolnić rozwój raka w kościach.
Skutki uboczne
Wtórny rak piersi wymaga zazwyczaj tylko krótkiej radioterapii, tak więc większość kobiet doświadcza tylko kilku skutków ubocznych. Radioterapia może zniszczyć niektóre normalne komórki wokół raka. Leczenie może spowodować, że będziesz czuła się przez chwilę zmęczona. W przypadku stosowania terapii na mózg może nastąpić pewna utrata włosów. W przypadku radioterapii brzucha (żołądek lub podbrzusze) lub mózgu możesz odczuwać nudności. Nudności mogą być zwalczane lekami (środki przeciwwymiotne) przepisanymi przez Twojego lekarza.
Terapia biologiczna wtórnego raka piersi
Terapie biologiczne stosuje się w celu wstrzymania sygnałów nakazujących rozrost komórek rakowych. Niektóre rodzaje terapii biologicznej mogą skurczyć raka piersi lub zatrzymać jego wzrost, dla kontrolowania go przez pewien czas. Leczenie stosowane w UK względem wtórnego raka piersi obejmuje Herceptin (trastuzumab), lapatinib (Tyverb), pertuzumab (Perjeta), everolimus (Afinitor) i denosumab (Prolia, Xgeva).
Herceptin (trastuzumab)
Trastuzumab jest najczęściej stosowaną terapią biologiczną wtórnego raka piersi. Jest przeciwciałem monoklonalnym, atakującym nadmiernie rosnące komórki stymulując białka, zwane HER2. Do 3 z 10 wtórnych raków piersi, które się rozprzestrzeniły (30%) wytwarza za dużo tego białka. Lek aplikuje się w kroplówce lub zastrzyku podskórnym. Zazwyczaj otrzymuje się je co tydzień lub co 3 tygodnie tak długo, jak długo kontroluje to raka. Terapia może być połączona z chemioterapią lub z innymi lekami terapii biologicznej.
Lapatinib (Tyverb)
Lapatinib jest czasami stosowany z lekiem chemoterapeutycznym pod nazwą capecitabine (Xeloda) do leczenia zaawansowanego raka piersi, wykazujących receptory dla HER2 w swoich komórkach. Lek przyjmuje się codziennie w formie tabletek.
Pertuzumab (Perjeta)
Pertuzumab jest czasem stosowany do leczenia raka piersi, który się rozprzestrzenił lub powrócił do piersi. Lek jest podawany dożylnie. Jest on podawany z herceptinem i chemoterapeutykiem o nazwie docetaxel.
Everolimus (Afinitor)
Everolimus jest rodzajem blokera wzrostu raka o nazwie inhibitor mtor. Pomaga on leczyć zaawansowanego raka piersi. Przyjmuje się go codziennie w formie tabletek. Podaje się go wraz z lekiem hormonalnym o nazwie exemestane (Aromasin). Denosumab (Prolia, Xgeva) Denosumab (wymawia się den-o-su-mab) jest przeciwciałem monoklonalnym. Gdy nastąpi przerzut nowotworu do kości, może spowodować ich osłabienie i ból.
Denosumab pomaga wzmocnić kości, co obniża ryzyko złamań i pomaga kontrolować ból. Ma on formę zastrzyków podskórnych co 4 tygodnie lub co 6 miesięcy.
Kontrolowanie objawów wtórnego raka piersi
Objawy wtórnego raka piersi zależą głównie od umiejscowienia raka. Jeżeli Twoje objawy nie są poprawnie kontrolowane, poproś o konsultację z pielęgniarką zajmującą się kontrolą objawów lub opieką paliatywną. Pielęgniarki są często częścią zespołu opieki paliatywnej w szpitalach lub w lokalnych hospicjach. Mogą one pomóc osobom z objawami raka i szukającymi porady. Twój lekarz specjalista lub pielęgniarka zajmująca się osobami z rakiem mogą Cię do nich skierować.
Ból
Wiele osób z rakiem nie odczuwa bólu. W przypadku bólu często pomaga leczenie. Na przykład powiększona wątroba może powodować ból po prawej stronie ramienia. Ból można zredukować poprzez terapię hormonalną, chemioterapię lub terapię biologiczną zmniejszającą raka w wątrobie. Ból kości spowodowany wtórnymi nowotworami kości można leczyć radioterapią lub chemioterapią lub za pomocą leków zwanych bisofonianami
Jeżeli odczuwasz ból, który nie jest kontrolowany poprzez leczenie raka, jest wiele dostępnych leków przeciwbólowych. Ból można zazwyczaj bardzo dobrze kontrolować. Pierwszym krokiem jest powiedzenie lekarzowi lub pielęgniarce o bólu, aby mogli znaleźć odpowiednie dla Ciebie leki przeciwbólowe.
Inne objawy
Jest wiele leków i metod leczenia, które mogą pomóc kontrolować objawy, takie jak
- problemy z oddychaniem,
- kaszel,
- zatwardzenie,
- nudności,
- wysoki poziom wapnia we krwi,
- nacisk na rdzeń kręgowy,
- zatrzymanie płynów i opuchlizny,
- utrata apetytu,
- problemy ze spaniem,
- zmęczenie i osłabienie.
O co pytać lekarza w przypadku leczenia wtórnego raka piersi
- Jakie będą najlepsze metody leczenia?
- Jaki jest cel leczenia?
- Czy mam wybór rodzaju leczenia?
- Czy jest pielęgniarka lub konsultant zajmujący się opieką osób chorych na raka, z którymi mogę porozmawiać?
- Jakie są skutki uboczne leczenia?
- Jakie mogę otrzymać informacje pisemne o moim leczeniu?
- Kiedy rozpocznie się leczenie?
- Jak długo będzie trwało leczenie?
- Czy jest jakiś numer, pod który mogę zadzwonić jeżeli zacznę się martwić?
- Czy są jakieś badania kliniczne lub leczenie eksperymentalne, które mogłoby mi pomóc?
- Co się stanie, jeżeli postanowię przerwać leczenie?
Życie z wtórnym rakiem piersi
Radzenie sobie z diagnozą może być ciężkie zarówno praktycznie, jak i emocjonalnie. Na początku będziesz czuła się smutna, przestraszona i zagubiona. Możesz też uważać, że nie masz nad niczym kontroli. Jak wtórny nowotwór piersi może wpłynąć na Ciebie fizycznie
Rak i jego leczenie może powodować fizyczne zmiany w Twoim ciele. Być może będziesz musiała radzić sobie ze zmęczeniem i apatią, szczególnie podczas leczenia. Jeśli utrzymujesz stosunki seksualne, zmiany fizyczne mogą mieć wpływ na życie seksualne.
Radzenie sobie praktycznie
Oprócz radzenia sobie ze strachem i niepokojem diagnozy wtórnego raka, będziesz musiała zmierzyć się z praktyczną stroną sytuacji. Ważne jest, abyś pamiętała, że nie musisz rozwiązywać wszystkich problemów na raz. Poradzenie sobie ze wszystkim może trochę zająć. Nie bój się prosić o pomoc, jeżeli jej potrzebujesz. Twój lekarz lub pielęgniarka będą wiedzieć, z kim możesz się skontaktować, aby otrzymać pomoc. Mogą skontaktować Cię z ludźmi specjalnie przeszkolonymi do wspierania pacjentów z rakiem. Ci ludzie chcą, żebyś wiedziała, że możesz liczyć na ich wsparcie. Tak więc skorzystaj z ich pomocy, jeżeli będziesz czuła taką potrzebę. Część dotycząca radzenia sobie z rakiem na naszej stronie internetowej zawiera wiele pomocnych informacji. Jest też wiele organizacji, które mogą pomóc.
Twoje uczucia i wtórny nowotwór piersi
Odkrycie, że masz wtórnego raka piersi przynosi wiele różnych uczuć. Możesz czuć się całkowicie zszokowana i sparaliżowana. Możesz także odczuwać złość. Życie z wtórnym rakiem piersi przyrównuje się do jazdy na emocjonalnej kolejce górskiej. Czasem możesz czuć się bardzo smutna. W innych momentach może czuć się pozytywnie i pełna nadziei. Niektóre kobiety z wtórnym rakiem piersi zauważają, że ich codzienne życie niewiele się zmieniło. Rak staje się jak każda inna choroba przewlekła. Może powodować okresowe problemy, ale niektórzy ludzie radzą sobie z nim z dnia na dzień. Czasem możesz czuć się przytłoczona i smutna i możesz odkryć, że pomocne jest porozmawianie z kimś. Kto może Ci pomóc
Możesz otrzymać pomoc od Twojej pielęgniarki. Możesz także skontaktować się z innymi kobietami z rakiem piersi poprzez grupy wsparcia. Wiele osób uważa to za pomocne. Niektóre kobiety uważają, że poradnictwo pomaga im zrozumieć ich uczucia. Możesz także dołączyć do rakowego forum w Internecie, aby dzielić się myślami i uczuciami.
O co pytać lekarza na temat życia z wtórnym rakiem piersi
- Jak mogę radzić sobie z leczeniem?
- Jak lekarz może pomóc mi radzić sobie z objawami?
- Czy jest jakaś pielęgniarka, z którą mogę się spotkać?
- Jak powiedzieć rodzinie o nawrocie raka?
- Nie chcę martwić rodziny, czy jest więc ktoś inny, z kim mogę porozmawiać?
- Czy jest dostępne poradnictwo?
- Czy muszę płacić za poradnictwo?
- Jak mogę dzielić doświadczenia z innymi kobietami w mojej sytuacji?
- Jak mogę otrzymać praktyczną pomoc?
- Czy jest ktoś, kto może mi poradzić w kwestiach finansowych, wliczając ubieganie się o świadczenia?
- Kto może mi powiedzieć o tym, co może wydarzyć się w przyszłości?
Tekst źródłowy przetłumaczony za zgodą Cancer Research UK, www.cancerresearchuk.org




